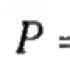Место комбинированной антигипертензивной терапии в современном лечении артериальной гипертонии. Фиксированные низкодозовые комбинации антигипертензивных средств - препараты первого выбора для лечения артериальной гипертонии Комбинации гипотензивных препар
Для цитирования:
Верткин А.Л., Тополянский А.В. Лечение артериальной гипертензии: комбинация лекарственных средств и комбинированные препараты // РМЖ. 2010. №10. С. 708
При подборе гипотензивной терапии уже с первых шагов врачу приходится решать проблему: можно ли в данном случае обойтись одним препаратом (монотерапия) или применение самого эффективного ле-карства окажется недостаточным. Достичь целевого уровня АД с помощью монотерапии любым антигипертензивным препаратом удается менее чем у половины пациентов; комбинированная терапия потребовалась 45% пациентов в исследовании SHEP (Systolic Hyper-tension in the Elderly Program), 62% - в исследовании ALLHAT (Antihypertensive and Lipid-Lowering treatment to prevent Heart Attack Trial), 63% в исследовании HOT (Hypertension Optimal Treatment), 80% в исследовании INVEST (Verapamil SR/Trandolapril Study), в исследовании LIFE (Losartan Intervention For reduction in hypertension study) - 92%.
Согласно Рекомендациям Российского медицинского общества по артериальной гипертонии (РМОАГ) и Всероссийского научного общества кардиологов (ВНОК) 2008 г. лечение артериальной гипертензии можно начинать с низкодозовой комбинированной терапии с последующим увеличением количества и/или доз лекарственного средства при необходимости, а полнодозовая комбинированная терапия может быть назначена на старте лечения пациентам с АД
≥
160/100 мм рт.ст. с высоким и очень высоким риском сердечно-сосудистых осложнений.
В то же время излишняя терапевтическая активность нередко оборачивается так называемой полипрагмазией, когда одновременно назначают несколько (иногда - много!) препаратов без достаточного обоснования применения каждого из них; поэтому при назначении комбинированной терапии следует оценивать взаимодействие лекарственных средств с позиций эффективности и безопасности, а также комфортности для пациента и стоимости курсового лечения. Согласно отечественным рекомендациям применяющиеся в комбинации препараты должны отвечать ряду требований:
- иметь взаимодополняющее действие;
- достигать улучшения результата при их совместном применении;
- препараты должны иметь близкие фармакодинамические и фармакокинетические показатели, что особенно важно для фиксированных комбинаций.
Все преимущества комбинированной терапии проявляются в случае рациональной комбинации гипотензивных средств; если комбинация не является абсолютно рекомендованной, но и не запрещена, то ее считают возможной; если же при совместном применении ле-карственных средств не происходит потенцирования их гипотензивного действия или усиливаются побочные эффекты - комбинацию считают нерациональной (табл. 1).
Следует отметить, что в отличие от Европейских рекомендаций (ЕОАГ/ЕОК, 2007) в Российских рекомендациях не исключается применение низких доз тиазидных диуретиков (6,25 мг) в комбинации с b-адреноблокаторами высокоселективными или обладающими вазодилатирующими свойствами (в подобной комбинации негативные метаболические эффекты препаратов должны быть минимальными), а также комбинация b- и a-блокаторов (в частности, у мужчин с артериальной гипертензией и доброкачественной гиперплазией предстательной железы).
Определенные сомнения вызывает комбинация диуретика и антагониста кальция: по данным Boger-Me-giddo I., и соавт. (2010), она ассоциируется с повышенным риском развития инфаркта миокарда по сравнению с комбинациями диуретика и b-адреноблокатора и диуретика и ингибитора АПФ.
В последние годы все больший интерес вызывает комбинация ингибиторов АПФ и антагонистов кальция. Этому в значительной мере способствовала публикация результатов исследования Anglo-Scandinavian Cardiac Outcomes Trial-Blood PressureLowering Arm
(ASCOT-BPLA) по сравнительному применению комбинации амлодипина и периндоприла, с одной стороны, и комбинации атенолола и бендрофлуметиазида с другой . Выраженность снижения АД, частота случаев нефатальных инфарктов миокарда, включая безболевые формы, а также смерти от ИБС в двух группах больных достоверно не различалась, однако в группе амлодипин±периндоприл по сравнению с группой атенолола ± бендрофлуметиазид было обнаружено снижение риска развития нефатальных инфарктов миокарда на 13%, всех коронарных событий и процедур на 16%, общей смертности на 11%, сер-дечно-сосудистой смертности на 24%,фатальных и нефатальных инсультов на 23%.
Эффективность фиксированных комбинаций антагониста кальция с ингибитором АПФ (амлодипин в дозе 5-10 мг + беназеприл в дозе 10-20 мг) и ингибитора АПФ с тиазидным диуретиком (беназеприл в дозе 10-20 мг + гидрохлоротиазид в дозе 12,5-25 мг) сравнивалась в исследовании The Avoiding Cardiovascu-lar events through Combination therapy in Patients Living with Systolic Hypertension (ACCOPLISH), продолжавшемся 5 лет и включавшем 11 400 больных АГ с систолическим АД >160 мм рт.ст. в возрасте старше 55 лет, с ожирением, имеющих сердечно-сосудистые или почечные заболевания или поражение органов-мишеней; 60% из них страдали СД 2 типа. На фоне приема комбинации антагониста кальция с ингибитором АПФ отмечен несколько более выраженный гипотензивный эффект, а сердечно-сосудистая заболеваемость и смертность оказались достоверно ниже на 20% .
Эффективность и безопасность фиксированной комбинации амлодипина и лизиноприла в сравнении с изолированным применением каждого из компонентов было оценено в исследовании Hungarian multicenter study (HAMLET), проведенном в Венгрии. Рандомизи-рованное плацебо-контролируемое (на начальном этапе) двойное слепое исследование включало 195 больных с нелеченной или плохо контролируемой артериальной гипертензией (АД 140-179/90-99 мм рт.ст.). Показано, что фиксированная комбинация амлодипина с лизиноприлом позволяет более значимо снизить уровни систолического и диастолического АД при меньшей частоте развития побочных эффектов. Число пациентов, у которых было достигнуто целевое АД (ниже 140/90 мм рт.ст.), составило 90% в группе комбинированной терапии, 79% - в группе амлодипина и 75% в группе лизиноприла.
С точки зрения обеспечения комфортности лечения вместо нескольких отдельных лекарственных средств иногда целесообразно использовать комбинированные препараты - лекарственные формы, содержащие два и более активных фармакологических вещества. Преиму-ществом комбинированных препаратов по сравнению с комбинированной терапией несколькими лекарственными средствами является психологический и социальный комфорт (гораздо удобнее принять одну таблетку или сделать одну ингаляцию, чем несколько). Иногда это оказывается более выгодным и экономически, поскольку стоимость комбинированных препаратов обычно меньше, чем стоимость компонентов, прописываемых по отдельности. Недостатки комбинированных средств обусловлены «фиксированностью» соотношения входящих в них лекарственных средств и нередко несинхронностью максимумов их эффектов (например, в ко-ренитеке мочегонное действие опережает сосудорасширяющее).
Особенности использования комбинированных средств:
- показаны пациентам, которые действительно нуждаются в комбинированной терапии;
- должны применяться только при «типичном» течении заболевания (поскольку фармакологически активные вещества входят в комбинированное лекарственное средство в наиболее употребительном соотношении, рассчитанном на «типичное» течение заболевания);
- чаще используются на этапе поддерживающей терапии (а не на этапе подбора медикаментозного лечения), поскольку фиксированность ингредиентов исключает возможность оперативного изменения доз и коррекции их соотношения;
- являются препаратами выбора для «недисциплинированных» больных при необходимости пожизненного лечения.
Примеры комбинированных гипотензивных средств представлены в таблице 2.
В последние годы в клиническую практику вошел новый комбинированный препарат Экватор («Гедеон Рихтер», Венгрия), представляющий собой комбинацию 10 мг лизиноприла и 5 мг амлодипина. Пролонгиро-ванное действие лекарственных средств, входящих в его состав, обеспечивает 24-часовой контроль АД при однократном приеме препарата. Выраженное гипотензивное действие Экватора обусловлено потенцированием эффекта его составляющих: лизиноприл снижает активность ренин-ангиотензиновой и симпато-адреналовой систем, активация которой уменьшает действенность амлодипина, а отрицательный баланс натрия, вызываемый амлодипином, усиливает гипотензивное действие лизиноприла. Снижается вероятность развития побочных эффектов, а именно:
- отека голеней, возникающего на фоне приема дигидропиридинов вследствие дилатации прекапиллярных артериол и повышения внутрикапиллярного гидростатического давления (ингибиторы АПФ, вызывая дилатацию посткапиллярных венул, снижают гидростатическое давление в капиллярах);
- тахикардии, развивающейся как реакция на вазодилатацию (ингибиторы АПФ, подавляя образование ангиотензина II, уменьшают освобождение норадреналина и снижают центральную симпатическую активность).
Совместное применение ингибитора АПФ и антагониста кальция приводит к уменьшению клубочкового давления и экскреции альбумина, ренопротективное действие может оказаться полезным у пациентов с диабетической нефропатией. Метаболически нейтральные компоненты препарата позволяют рекомендовать его применение при метаболическом синдроме. Все это позволяет считать перспективным применение комбинированного препарата Экватор при артериальной гипертензии, в том числе и у больных с гипертрофией миокарда левого желудочка, ИБС, атеросклерозом сонных и периферических артерий, метаболическим синдромом и сахарным диабетом, при хронической почечной недостаточности и др.

Литература
1. Boger-Megiddo I., Heckbert S.R., Weiss N.S. et al. Myocardial infarction and stroke associated with diuretic based two drug antihypertensive regimens: population based case-control study. BMJ. 2010, 25; 340: c103.
2. Dahlof B., Sever P.S., Poulter N.R. et al. Prevention of cardiovascular events with an attihypertensive regimen of amlodipine adding perindopril as required versus atenolol adding bendroflumethiazide as required, in the Anglo-Scandinavian Cardiac Outcomes Trial-Blood Pressure Lowering Arm (ASCOT-BPLA): A multicentre randomised controlled trial. Lancet. 2005; 366: 895-906.
3. Jamerson K, Weber MA, Bakris GL et al.; ACCOMPLISH Trial Investigators. Benazepril plus amlodipine or hydrochlorothiazide for hypertension in high-risk patients. N Engl J Med. 2008; 359(23): 2417-2428.
4. Farsang C. A HAMLET Vizsgalok neveben. A lisinopril es az amlodipin kombinaciojanak elonyei az antihypertensiv terapiaban. A Hypertoniaban adott AMlodipin 5 mg es Lisinopril 10mg tablettak hatekonysaganak es toleralhatosaganak osszehasonlito vizsgalata kulon es Egyutt alkalmazott Terapiakent (HAMLET). Multicentrikus vizsgalat eredmenyei. Hypertonia es nephrologia, 2004; 8(2):72-8.
- β- адреноблокатор + диуретик;
Ингибитор АПФ или блокатор рецепторов ангиотензина II + диуретик;
Антагонист кальция (дигидропиридин) + β- адреноблокатор;
Антагонист кальция + ингибитор АПФ или блокатор рецепторов ангиотензина II;
А 1 – адренолокатор + β- адреноблокатор.
Наряду с гипотензивной терапией, по показаниям назначаются гиполипидемические (статины), противоаритмические и седативные средства, дазагреганты (аспирин), используется психо- и иглорефлексотерапия, физиотерапевтическое лечение (массаж воротниковой зоны, электросон, ЛФК). Лечение больных ГБ III стадии включает дополнительные мероприятия, с учетом характера поражения органов-мишений.
Лечение гипертонических кризов
Неосложненный криз расценивается как неотложное состояние, не требующее обязательной госпитализации. Для его купирования обычно используются таблетированные короткодействующие лекарственные средства (перорально, либо сублингвально), эффект которых проявляется через 5-15 минут после приема и сохраняется до 4 – 6 часов:
Каптоприл (капотен) по 6,25 – 50 мг сублингвально или внутрь;
Нифедипин (коринфар) 10- 20 мг сублингвально или внутрь (препарат не должен использоваться при остром инфаркте миокарда и нестабильной стенокардии из-за опасности чрезмерного снижения АД и усуглубления ишемии сердца или головного мозга);
Клофелин (клрнидин) по 0,075 – 0,15 мг сублингвально или внутрь;
Празозин внутрь по 1 -2 мг;
Фуросемид внутрь 20 – 40 мг;
Лабеталол внутрь по 100 – 200 мг.
Скорость снижения АД не должна превышать 25% за первые 2 часа, с последующим достижением целевого АД в течение нескольких часов (не более 24 – 48 часов) от начала терапии. После стабилизации состояния назначают длительно действующие гипотензивные препараты.
Осложненный криз расценивает как критическое состояние, требует обязательной госпитализации больного в палату интенсивной терапии и быстрого снижения АД с помощью парентерального введения быстродействующих гипотензивных препаратов. Во избежание гипоперфузии и ишемии головного мозга, почек, миокарда в течение первых двух часов АД должно быть снижено на 25%, в течение последующих 2 – 6 часов – до 160/100 мм рт ст. Наиболее быстрое снижение АД необходимо при расслаивающей аневризме аорты (на 25% от исходного за 5 – 19 минут, а также при выраженной острой левожелудочковой недостаточности (отек легких). Выбор лекарственного препарата определяется характером повреждения органов-мишений.
Почти при всех формах осложненного гипертонического криза показана внутривенная инфузия артериолярного и венозного вазолилататора нитропруссида натрия в 5% растворе глюкозы в дозе 0,25 – 1,0 мкг/кг веса больного в минуту. Гипотензивный эффект наступает уже через 2 – 5 минут. Быстрое действие оказывает и лабетолол (а 1 - и β-адреноблокатор), который вводят внутривенно медленно в дозе 2мл 1% раствора. При необходимости инъекции повторяют с промежутками в 10 минут. Применяется также эналаприлат в дозе 1 мл 0,125% раствора в физиологическом растворе внутривенно в течение 5 минут каждые 6 часов.
С большой осторожностью применяют клонидин (клофелин) в дозе 0,5 – 1 мл 0,01% раствора внутримышечно, подкожно или внутривенно в 10 мл физиологического раствора (вводят медленно в течение 3 - 5 минут). Во избежание ортостатических явлений во время введения препарата и в течение последующих 2 часов больному следует находиться в положении лежа! Не рекомендуется применение клофелина при инфаркте миокарда, мозговом инсульте, отеке легких.
При острой гипертонической энцефалопатии эффективны нитропруссид натрия, лабеталол, а также магния сульфат (внутримышечно или внутривенно медленно 5 – 10 мл 25% раствора), эуфиллин (внутривенно в дозе 10мл 2,4 % раствора в 10 мл физиологического раствора), дибазол (внутривенно или внутримышечно 6 – 8 мл 0,5% раствора). Если энцефалопатия сопровождается судорогами, их устраняют введением 2 мл 0,5% раствора диазепама.
При ишемическом инсульте с гипотензивной целью применяют нитропруссид натрия, лабеталол, эналаприлат.
При геморрагическом инсульте и субарахноидальном кровоизлиянии показаны нитропруссид натрия и лабеталол. Для устранения центрального вазоспазма, обусловленного субарахноидальным кровоизлиянием, применяют антагонист кальция нимодипин (внутривенно капельно в физиологическом растворе 5 мл 0,02% раствора вводят в течение часа, через 2 часа при необходимости повторяют введение препарата в той же или удвоенной дозе).
При остром коронарном синдроме показаны нитроглицерин (внутривенно капельно в виде 0,01% или 0,005% раствора со скоростью 5 – 10 мкг в мин.), нитропруссид натрия, лабеталол, эналаприлат.
При отеке легких применяют нитропруссид натрия, эналаприлат, нитроглицерин и фуросемид (внутривенно струйно медленно в дозе 20 – 120 мг).
При эмоциональном возбуждении больного хороший седативный и гипотензивный эффект оказывает дроперидол, который вводится внутривенно струйно в дозе 2 мл 0,25% раствора.
Прогноз
При неосложненном течении и адекватной гипотензивной терапии больные длительно сохраняют трудоспособность. Риск сердечно-сосудистых осложнений увеличивается при некорригируемой АГ и поражении органов-мишеней.
Профилактика
Первичная профилактика заключается в ограничении воздействия неблагоприятных факторов риска, способствующих возникновению заболевания, здоровом образе жизни (отказ от курения, приема алкоголя, достаточная физическая активность). Вторичная профилактика включает диспансерное наблюдение и рациональную гипотензивную терапию (при соблюдении рекомендаций в отношении здорового образа жизни.
Контрольные вопросы (лечебное дело) по теме: «Гипертоническая болезнь»
1.Определения понятия "гипертоническая болезнь"(г.б.)..
2.Факторы риска г. б.
3.Отличие г.б. от симптоматической гипертензии.
4.Патогенез г. б.
5.Патанатомические изменения, возникающие при г. б.
6.Классификация г.б. по ВОЗ.
7.Клинические симптомы г.б.
8.Стратификация риска г.б.
9.Каковы клинические проявления г.б. со стороны сердца и крупных сосудов?
10.Чем клинически проявляются поражения мозга, сетчатки глаз и почек при г.б.?
11.Гипертонический криз, симптомы, типы кризов, аускультативные данные.
12.Осложнения г.б.
13.Профилактика г.б.
14.Какие группы антигипертензивных препаратов в настоящее время известны; механизм их действия?
15.Программа поэтапного лечения артериальной гипертонии.
16.Какие группы антигипертензивных препаратов рекомендуют в качестве средств первого ряда?
17.Неотложная помощь при неосложненном гипертоническом кризе (1типа)?
18.Неотложная помощь при осложненном гипертоническом кризе (11 типа) (отек легких, отек мозга, нарушение коронарного кровообращения).
19.Гипертоническая болезнь и беременность.
20.Гипертоническая болезнь у больных преклонного возраста Особенности госпитализации.
Атеросклероз
Атеросклероз – хроническое заболевание, характеризующееся систем нарушением липидного обмена с формированием атероматозных бляшек в стенках артерий эластического (аорта и ее ветви) и мышечно – эластического (артерии сердца, головного мозга и др.) типов, что приводит к прогрессирующему сужению их просвета и расстройствам кровообращения.
Эпидемиология
Атеросклероз и ассоциированные с ним поражения внутренних органов (ИБС, мозговой инсульт, нефросклероз и др.) занимают первое место как причина заболеваемости, потери трудоспособности и смертности населения большинства развитых стран. С атеросклерозом связано ½ всех смертельных случаев и 1/3 летальных исходов у лиц в возрасте 35-65 лет. Каждые 2 из 3 мужчин прямо или косвенно погибают от заболеваний, обусловленных атеросклерозом. Долгое время атеросклероз протекает скрытно, проявляясь клинически при сужении просвета артерий на 50% и более. Поле 60 лет атеросклероз выявляется почти у 100% лиц.
Этиология
Атеросклероз – полиэтиологичнское заболевание, в генезе которого играют роль многие внешние и внутренние факторы риска (ФР). Выделяют неуправляемые и управляемые ФР.
К неуправляемым (немодифицируемым) ФР относятся:
1 . Возраст – старше 50 – 60 лет. Особенностью современного течения атеросклероза является частое поражение лиц среднего и даже молодого возраста.
2 . Пол – превалирует мужской. У женщин атеросклероз развивается в среднем на десять лет позже, что несомненно, влияет на большую продолжительность их жизни (в России она составляет в среднем 73 года против 58 у мужчин). До наступления менопаузы эстрогены как бы «оберегают» женщину то многих заболеваний внутренних органов.
3 . Генетическая предрасположенность – связана с наследственным дефектом рецептов липопротеидов низкой плотности. Это открытие американских ученых Д.Гольдштейна и М.Брауна было отмечено в 1985 г. Нобелевской премией.
К управляемым (модифицируемым) ФР относятся:
1 . Дислипидемии – повышенное содержание в крови холестерина, триглицеридов и атерогенных липопротеинов (низкой плотности и очень низкой плотности).
2 . Ожирение – обычно сопровождаются гиперлипидемией и инсулинорезистентностью, способствует формированию метаболистического синдрома и сахорного диабета.
3 . Нерациональное питание – злоупотребление животными жирами, холестерином и легко усвояемыми углеводами, что приводит к дислипидемии.
4 . Артериальная гипертензия – повышает риск развития атеросклероза в 3-4 раза, что связывают с повреждающим действие АГ на эндотелий сосудов. Кроме того, развитие ГБ ассоциируется с нарушением функции эндотелия, что может играть пусковую роль в процессах атерогенеза.
5 . Низкая физическая активность или гиподинамия (сопровождается снижением интенсивности метаболических процессов).
6 . Психо – эмоциональные факторы. При активации САС из жировых депо мобилизуются жирные кислоты для обеспечения организма энергией. Если за стрессом не следуют физические нагрузки (так называемые «неотреагированные эмоции»), неиспользованные жирные кислоты потребляются для синтеза атерогенных липопротеидов. Выд деляют даже «стрессовый тип личности» с повышенной предрасположенностью к атероаклерозу и его осложнениям.
7 . Сахарный диабет – является одним из наиболее значимых ФР в результате выраженного повреждения эндотелия артерий гликозилированными ЛПНП.
8 . Курение – вызывает дисфункцию эндотелия и оказывает протромботическое действие.
9 . Гипергомоцистеинемия – относиться к новому малоизученному ФР атеросклероза. Гомоцистеин является производным незаменимой аминокислоты метионина. Считается, что повышенная концентрация гомоцитеина повреждает эндотелий сосудов.
Современная концепция атерогенеза заключается в том, что каждый дополнительный ФР существенно повышает вероятность развития атеросклероза, особенно при наличии неуправляемых ФР. Успешная коррекция модифицируемых ФР доказательно снижает заболеваемость и частоту осложнений атеросклероза.
Патогенез
Существует несколько теорий развития атеросклероза, в основе которых лежит принцип повреждающего действия различных ФР на эндотелий сосудов с последующим накоплением липидов в поврежденной сосудистой стенке.
I . Липопротеидная теория объясняет развитие атеросклероза системным нарушением липидного обмена с формированием атеросклеротических бляшек в стенке сосудов.
Этой теории предшествовала «холестериновая» теория Н.Н. Аничкова и С.С.Халатова (1946), согласно которой в развитии атеросклероза основная роль отводилась инфильтрации интимы сосудистой стенки холестерином.
Во второй половине XX века были получены новые научные данные о липопротеинах различной плотности, осуществляющих транспорт липидов в организме, в организме, в результате чего была сформулирована современная липопротеиновая теория атеросклероза.
Основными липидами плазмы крови являются холестерин и триглицерибы. Холестерин входит в состав всех клеточных мембран, участвует в синтезе половых и стероидных гормонов, желчных кислот. В мембранах клеток сосредоточено 93% всего холестерина организма человека и лиш 7% приходится на транспортируемых холетерин. Две трети всего холестерина синтезируется в печени (эндокринный холестерин) и одна треть поступает с пищей (эндогенный холестерин) и одна треть поступает с пищей (экзогнный холестрин). Эндогенные триглицериды также синтезируются в печени, а экзогенные – поступают в рганизм с пищей, являясь важным источником энергии для миокарда, скелетной мускулатуры и жировой ткани.
Пищевой холестерин и триглицериды всасываются в тонком кишечнике и в виде хиломикронов попадают в кровоток, где расщепляются до свободных жирных кислот. В расщепленном виде триглицериды транспортируются в жировую и мышечную ткань для энергетических целей, а холестерин – в печень, где используется для синтеза липопротеинов очень низкий плоскости, клеточных мембран и желчных кислот. В состав липопротеинов кроме липидов входят белки – апопротеины В, Е или А.
По липидному и белковому составу, функции и роли в процессе атерогенеза различают три основных класса липротеинов:
1. Липопротеины очень низкой плотности (ЛПОНП) , содержт триглицериды (55%), холестерин (19%) и апопротеины В и Е (8%), ЛПОНП – основная транспортная форма энтогенных триглицеридов, синтезируемых в печени. При поступлении ЛПОНП в кровоток большая часть триглицеридов расщепляется до жирных кислот, которые используются жировой тканью, миокардом и скелетной мускулатурой в качестве энергетического материала. Лишившись триглицеридов, ЛПОНП превращается в липопротеиды низкой плотности (ЛПНП).
2. Липопротеины низкой плотности (ЛПНП) содержат тригидриды (6%), холестерин (5%) и апопротеины В и Е (22%). Основной функции ЛПНП является транспорт холестерина клеткам периферических тканей. ЛПНП снеиспользованным на периферии холестерином захватываются из кровотока гепатоцитами (посредством специфических поверхностных ЛПН – рецепторов, «узнающих» апопротеины В ти Е) и подвергаются гидролизу с образованием свободного холестерина, белка и жирных кислот. Активность ЛПН – рецепторов зависит от их плотности, потребности клетки в холестерине, уровня обменных процессоров в организме.
Снижение плотности ЛПН – рецепторов определяется генетически детерминированным дефектом гена, кодирующего их синтез. Носительство мутантного гена может быть гомозиготным (атеросклероз развивается с детства) и гетерозиготным (атеросклероз развивается после 40 лет).
При более редких гомозиготных состояниях (1 случай на 1 млн. человек) клеточные рецептороы к ЛПНП отсутствуют совсем или неполноценны. Уже в детском возрасте больные имеют очень высокий уровень ЛПНП в крови – в 8 и более раз превышающий норму. Для коррекции содержания липидов эти лица нуждаются в трансплантации печени, покольку 75% ЛНП-рецепторов сосредоточено на гепатоцитах, или в методах генной инженерии. При более частой гетерозиготной гиперхолестеринемии (1 случай на 500 человек) уровень ЛПНП повышен в 2-3 раза и признаки атеросклероза появляются в зрелом возрасте.
При низком уровне метаболизма (гиподинамия, старения, гипотиреоз и др.) поглощение холестерина из лпнп снижается и липиды накапливаются в плазме крови, что повышает вероятность их проникновения в сосудистую стенку.
При развитии в организме человека свободнорадикального перекисного окисления липидов (при стрессах, различных заболеваниях, недостаточном содержании в тканях антиоксидантов) образуются окисление ЛПНП, которые плохо распознаются ЛНП – рецепторами гепатоцитов и не элиминируются из кровотока. Циркулирующие окисленные ЛПНП захватываются макрофагами, которые при этом трансформируются в пенистые клетки – начальные морфологичские элементы атеросклеротической бляшки.
Таким образом, ЛПНП являются основным атерогенным классом липопротеидов.
3. Липопротеины высокой плотности (ЛПВП) осдержат триглицериды (5%), холестерин (22%) и апопротеины А (40%) и являются антиатерогенным классом липопротеидов. Они осуществляют обратный транспорт избытка холестерина из периферических клеток, в том числе из стенок артерий, в печень, где происходит его утилизация с образованием желчных кислот. Таким образом. чем выше уровень ЛПВП в крови и больше в ЛПВП холестерина, тем меньше вероятность развития атеросклероза.
II. Тромбогенная теория (Рокитанский, 1850) связывает формирование атеросклеротической бляшки с первичным отложением фибрина на поврежденной под влиянием гемодинамического удара крови сосудистой стенке. В дальнейшем фибрин организуется и пропитывается липидами.
В настоящее время эта теория получается практическое подтверждение в хирургических клиниках при проведении ангиопластики, наложении шунтов, протезировании сосудов, трансплантации органов и др. Неизбежное при хирургических манипуляциях повреждение сосудистого эндотелия и активация тромбоцитарного звена гемостаза способствуют быстрому развитию атеросклероза в сосудах, находящихся в зоне оперативного вмешательства, что выявляется с помощью ангиографии.
III. Иммунологическая теория (А.Н.Климов, 1984) связывает развитие атеросклероза с антигенными свойствами ЛПНП и ЛПОНП, обусловливающими формирование циркулирующих иммунных комплексов (липопротеины + антитела к ним + комплемент). При фиксации ЦИК на поврежденном эндотелии сосудов они захватываются макрофагами, образуя пенистые клетки. Измененный эндотелий приобретает свойства аутонтигена и вызывает выработку аутоантител. Аутоиммунный процесс способствует дальнейшему атерогенезу.
IV. Вирусная теория (Бендит, 1983) связывает развитие атеросклероза с инфицированием геповирусом Эбштейна Бара (инфекционный мононуклеоз), онкогенным вирусом Марека, цитомегаловирусами. В поврежденных под воздействием вирусной инфекции клетках эндотелия нарушается липидный обмен. Вирусная теория была обоснована автором экспериментальным путем.
V. Моноклональная теория рассматривает атерогенез, как доброкачественный опухолевый рост, обусловленный пролиферацией отдельных мышечных клеток сосудистой стенки в результате мутации генов под воздействием вирусов или химических веществ, однако, полиморфизм, метаболическая и функциональная гетерогенность клеток атеросклеротической бляшки не согласуются с этой гипотезой.
VI. Воспалительная теория (Ross b Harker, 1976) рассматривает атеросклероз как воспалительную реакцию эндотелия в ответ на разнообразные повреждения. В последние годы широко обсуждается атерогенная роль различных инфекционных агентов (хламидии, Helicobacter pylori и др.).
Многочисленные теории развития атеросклероза не исключают, а дополняют друг друга. Концепция повреждения эндотелия сосудов, как пускового фактора атерогенеза, была впервые высказана ещё в XIX веке Р. Вихровым. В последующих исследованиях происходило утончение характера повреждающего фактора. Наибольшее признание получила липопопротеидная теория. Её убедительным доказательством является генетически обусловленная, семейная гиперлипидемия, приводящая к раннему и резко выраженному атеросклерозу.
Следует отметить, что существует также мнение, что атеросклероз является не заболеванием, а «природно – видовым возрастным явлением», то есть отражением процессов старения организм (И.В.Давыдовский, 1969).
Морфология атеросклероза.
Различают три сади формирования атеросклеротической бляшки (атерогенеза)
1 стадия – образование липидных пятен и жировых полосок.
В результате повреждения эндотелия в интиму артерий проникают липиды (холестерин) и макрофаги. Макрофаги поглощают липиды и превращаются в пенистые клетки, из которых в интиме артерий образуются липидные пятна и липидные полоски. Происходит пролиферация гладкомышечных клеток, которая приводит к выпячиванию эндотелия в просвет сосудов. Со временем клеточная оболочка пенистых клеток разрушается, и липиды попадают во внеклеточное пространство.
2 стадия – образование фибринозной бляшки.
В интиме сосудов в участках осложнения липидов разрастается соединительная ткань, что приводит к образованию фиброзных бляшек, в центре которых находиться мягкое липидное ядро, содержащее холестерин. Бляшки имеют плотную капсулу, состоящую из эндотелиальных, гладкомышечных и пенистых клеток (макрофагов), Т – лимфоцитов и фиброзной ткани, отделяющую липидное ядро от просвета сосуда. Фиброзная бляшка выступает в просвет сосуда, нарушая региональный кровоток.
3 стадия – формирования «осложненной» атеросклеротической бляшки.
Происходит нарушение целостности бляшки – разрывы фиброзной капсулы, кровоизлияния в бляшку, появление трещин и язв. При этом в просвет сосудов выпадает липидный детрит, который может стать источником эмболии в отдаленные органы. На язвенной поверхности бляшки легко образуются пристеночные тромбы (атеротромбоз), которые резко ограничивают сосудистый кровоток и проявляются клинически прогрессированием заболевания, ассоциированным с локализацией «осложненной» бляшки (прогрессирующая стенокардия, ТИА и т.д.
Завершающий морфологической стадии атерогенеза является отложение солей кальция в липидные массы и фиброзную ткань капсулы (атерокальциноз).
Как правило, клинические признаки атеросклероза возникают в далеко зашедшей стадии патологического процесса при сужении просвета пораженных артерий на 50% и более. Некоторая степень обратимости присуща атеросклеротической бляшке на любой стадии развития за счет липидных компонентов при адекватной гиполипидемической терапии.
Классификация
Согласно общепринятой классификации А.Л. Мясникова (1965), в развитии атеросклероза выделяют два периода – начальной (доклинический) клинических проявлений. Период клинических проявлений проходит три стадии: ишемическую, некротическую и фиброзную. Выделяют фазы прогрессирования, стабилизации и репрессирования атеросклеротического процесса. По локализации различают атеросклероз аорты, коронарных, мозговых, почечных, мезентериальных, периферических артерий.
Клиника атеросклероза зависит от локализации и степени выраженности атеросклеротического процесса.
Объективно можно выявить общие признаки, характерные для атеросклероза любой локализации:
· ксантелазмы (желтоватые образования в области верхнего века, обусловленные отложением липидов) и ксантомы;
· старческая корнеальная дуга (arcus senilis) – светло – серая полоска по периферии роговицы;
· симптом червячка – видимая пульсация извитых плотноватых на ощупь артерий, например, плечевых;
· внешние признаки преждевременного старения – раннее поседение, снижение тургора кожи.
Атеросклероз аорты
Аорта поражается атеросклерозом в первую очередь, особенно ее восходящий отдел и дуга. Клинически заболевание проявляется болевым синдромом – аорталгией в виде давящих или жгучих болей за грудиной, иррадиирующих в руки, шею или спину. В отличие от стенокардии, аорталгия не имеет приступообразного характера, может продолжаться в течение нескольких часов или дней, нередко сочетается с парестензиями в верхних конечностях. При пальпации выявляется усиленная пульсяция дуги аорты над верхним краем грудины. Перкуторно во II межреберье определяется увеличение ширины сосудистого пучка (больше 4 – 6 см.) При аускультации во II межреберье справа от грудины на аорте выслушивается акцент II тона с металлическим оттенком и систолический шум, связанный с завихрениями крови из-за неровной внутренней поверхности склерозированной аорты. Систолический шум усиливается при поднятии рук и отклонении головы назад (положительный симптом Сиротинина – Куковерова). Характерна изолированная систолическая АГ вследствие ограничения систолического растяжения стенок аорты. Пульсовое давление повышено. Иногда наблюдается асимметрия АД и наполнения пульса на верхних конечностях, свидетельствующие о нарушении кровотока вследствие формирования атеросклеротической бляшки у места отхождения правой или левой подключичной артерии.
Атеросклероз брюшной аорты проявляется хроническим или острым нарушением мезентерального кровообращения: ишемическими моторными и секреторными расстройствами органов брюшной полсти, проявляющимися обычно во время пищеварительной нагрузки.
Клиническая картина абдоминальной ишемической болезни складывается из следующих симптомов:
· приступообразные боли в эпигастрии или вокруг пупка, возникающие через 20 – 30 минут после еды на высоте пищеварения, продолжается 1-2 часа и купирующиеся нитроглицерином и спазмолитиками («angina abdominalis» - брюшная жаба);
· прогрессирующие похудение, связанное с нарушением секреторной функции пищеварительных желез и всасывательной функции кишечника.
Тяжелым осложнением абдоминальной ишемической болезни являются острый тромбоз мезентериальных артерий, первыми признаками которого являются интенсивные приступообразные боли в животе и рвота. Боли первоначально локализуя в эпигастрии или области пупка, а затем распространяются по всему животу. Первые часы катастрофы живот мягкий, участвует в акте дыхания, перистальтика выслушивается, симптомов раздражения брюшины нет. При несовременной диагностике или отсутствии адекватного лечения, в том числе хирургического, в течение нескольких часов или 1-2 суток состояние больного резко ухудшается в связи с развитием гангрены кишечника и кишечной непроходимости. Нарастает эндокринная интоксикация, исчезает перистальтика кишечника, появляются признаки разлитого перитонита и наступает смерть. При подозрении на мезентериальный тромбоз необходима срочная консультация хирурга.
Аневризма аорты.
Аневризмой аорты считаю локальные мешковидные выбухания стенки аорты или диффузное расширение диаметра всей аорты более чем в 2 раза по сравнению с нормой. Формирование аневризмы возможно в любом отделе аорты.
Аневризма грудной аорты выявляется обычно у лиц старше 50 лет. Клиническая картина аневризмы складывается из гемодинамических нарушений и симптомов сдавления соседних органов. Сдавления трахеи и главного бронха проявляется одышкой, кашлем, иногда – стридорозным дыханием. Сдавление правого главного бронха наблюдается при аневризме восходящей части аорты, а левого бронха и пищевода – при аневризме дуги или нисходящей части. Сдавление аневризмой дуги аорты левого возвратного нерва вызывет парез или паралич левой голосовой связки, что сопровождается охриплостью голоса. При больших размерах аневризмы восходящей части аорты может наблюдаться сдавление верхней полой вены с появлением отечности лица.
Наиболее грозным осложнением атеросклероза аорты является расслаивающая аневризма аорты. Она характеризуется разрывом интимы аорт (во время гипертонического криза или физического усилия) и проникновением крови в среднюю оболочку. Образовавшаяся гематома расслаивает стенку аорты и может распространиться до брюшного отдела аорты. При это возможен полный разрыв аорты и массивное внутреннее кровотечение (в полость перикарда или плевральную полость).
Клинические признаки расслоения грудной аорты проявляются внезапным появлением интенсивной жгучей боли за грудиной, в спине или эпигастрии. Боль имеет мигрирующий характер: начавшись в области грудины, она постепенно перемещается по ходу расслоения стенки аорты в область спины, межлопаточного пространства, эпигастрия. АД быстро снижается, развивается острая левожелудочковая недостаточность. При разрыве аорты у больного развивается болевой и геморрагический шок.
Аневризма брюшной аорты чаще встречаются у мужчин. В большинстве случаев она локализуется ниже отхождения от аорты почечных артерий. Аневризма сдавливается органы брюшной полости и нервные сплетения, что вызывает ноющие боли в животе преимущественно слева. При объективном исследовании можно пропальпировать плотное, малоболезненное пульсирующее опухолевое образование слева от позвоночника. Над областью аневризмы часто выслушивается систолический шум. при отсутствии оперативного лечения у большей части больных в течение 1-2 лет наступает разрыв аневризмы. В этом случае появляются внезапные интенсивные боли в животе или поясничной области, сопровождающиеся тошнотой, рвотой, коллаптоидным состоянием, резким снижением гемоглобина, эритроцитов и гематокрита. При физикальном исследовании определяется вздутие живота, пульсирующее опухолевое образование в брюшной полости. Симптомы раздражения брюшины отсутствуют, поскольку аневризма обычно прорывается в забрюшинное пространство с образованием гематомы. при отсутствии экстренного хирургического вмешательства у 50% больных смерть наступает в первые сутки от начала разрыва, а еще у 40% - в последующие 1-5 дней.
Атеросклероз коронарных артерий проявляется различными клиническими формами ишемической болезни сердца, которые в соответствующих разделах данного пособия.
Атеросклероз почечных артерий проявляется реноваскулярной АГ, систолическим шумом над пораженным почечными артериями, ассиметрией размеров почек при одностороннем процессе, со временем – развитием первично сморщенной почки и ХПН.
Атеросклероз сосудов нижних конечностей проявляются слабостью в ногах, зябкостью и похолоданием конечностей, болями в икроножных мышцах, перемежающейся хромотой, снижением или отсутствием пульсации на бедренных артериях или артериях стоп, появлением трофических, язвенно – некротических изменений тканей нижних конечностей. Систолическое АД на нижних конечностях ниже, чем на верхних на 20 мм рт.ст. и более. Описанный клинический симптомокомоплекс довольно часто связан с выраженным сужением или полной окклюзией брюшной аорты в области ее бифуркации или обеих подвздошных артерий (синдром Лериша). Заболевание встречается преимущественно у мужчин.
Атеросклероз сосудов головного мозга проявляется различными формами цереброваскулярной болезни (ЦВБ) – дисциркуляторной энцефалопатией (снижение памяти и умственной работоспособности, эмоциональная лабильность, нарушения сна, головная боль и др.), хронической вертебробазилярной недостаточностью при поражении позвоночных артерий (головокружение, нарушение равновесия и координации движений, шум или звон в ушах, тошнота). Возможны транзиторные ишемические атаки (ТИА). Более тяжелыми осложнениями атеросклероза сосудов головного мозга являются мозговой инсульт (чаще ишемический), выраженные и стойкие расстройства психики (деменция).
1. Наиболее рациональные комбинации:
Диуретик + ß-адреноблокатор
Диуретик + ингибитор АПФ
Бета-адреноблокатор + антагонист кальция (дигидропиридиновый)
Антагонист кальция + ингибитор АПФ
2. Возможные рациональные комбинации:
Диуретик + блокатор AT1-рецепторов
Бета-адреноблокатор + a1-адреноблокатор
Антагонист кальция + агонист имидазолиновых I1-рецепторов
Ингибитор АПФ + агонист имидазолиновых I1-рецепторов
Диуретик + агонист имидазолиновых рецепторов
3. Возможные, но менее рациональные комбинации:
Антагонист кальция + диуретик
Бета-адреноблокатор + ингибитор АПФ
4. Нерациональные комбинации:
Бета-адреноблокатор + верапамил или дилтиазем
Ингибитор АПФ + калийсберегающие мочегонные средства
Антагонист кальция (дигидропиридиновый) + a1-адреноблокатор
5. Комбинации, рациональность которых требует уточнения:
Ингибитор АПФ + блокатор AT1-рецепторов
Антагонист кальция (дигидропиридиновый) + антагонист кальция (недигидропиридиновый)
Ингибитор АПФ+ a1-адреноблокатор
Антагонист кальция + блокатор AT1-рецепторов
Тиазидный диуретик + ß-адреноблокатор: Тенорик (атенолол 50 или 100 мг + хлорталидон 25 мг), Лопрессор (метопролол 50 или 100 мг + гидрохлоротиазид 25 или 50 мг) и Индерид (пропранолол 40 или 80 мг + гидрохлоротиазид 25 мг).
Комбинация изучалась в нескольких крупномасштабных интервенционных исследованиях (STOP, MRC, ALLHAT), и ее эффективность в настоящее время считается доказанной.
Бета-адреноблокатор модулирует возможные последствия применения диуретика: тахикардию, гипокалиемию и активацию ренин-ангиотензиновой системы. Диуретик способен устранить задержку натрия, обусловленную b-адреноблокатором. Имеются данные о том, что подобная комбинация обеспечивает контроль АД в 75% случаев. Тем не менее необходимо уточнение последствий длительного применения этой комбинации из-за возможного неблагоприятного воздействия компонентов на липидный, углеводный, пуриновый обмен, а также сексуальную активность.
Диуретик + ингибитор АПФ или блокатор АТ1-рецепторов: Капозид (каптоприл 25 или 50 мг + гидрохлоротиазид 15 или 25 мг), Ко-Ренитек (эналаприл 10 мг + гидрохлоротиазид 12,5 мг), Гизаар (лозартан 50 мг + гидрохлоротиазид 12,5 мг). Дополнительный благоприятный потенциал имеет Нолипрел, представляющий собой комбинацию периндоприла 2 мг с метаболически нейтральным диуретиком индапамидом 0,625 мг.
Комбинация оказывает благоприятное действие у пациентов с гипертонией и застойной хронической сердечной недостаточностью (ХСН), изолированной систолической гипертонией, а также у пожилых больных с артериальной гипертонией. Высокоэффективные комбинации обеспечивают воздействие на два основных патофизиологических механизма АГ: задержку натрия и воды и активацию ренин-ангиотензиновой системы.
Эффективность таких комбинаций продемонстрирована при низко-, нормо- и высокорениновой АГ, в том числе у пациентов, не отвечающих на блокаторы ренин-ангиотензиновой системы (например, у афроамериканцев). Частота контроля АГ повышается до 80%. Блокаторы ренин-ангиотензиновой системы устраняют гипокалиемию, гипомагниемию, дислипидемию, нарушения углеводного обмена, которые могут развиться при монотерапии диуретиками. Применение блокатора АТ1-рецепторов лозартана способствует снижению уровня мочевой кислоты. Подобные комбинации весьма перспективны у пациентов с гипертрофией левого желудочка и диабетической нефропатией.
Ингибитор АПФ + антагонист кальция: Лотрель (амлодипин 2,5 или 5 мг + беназеприл 10 или 20 мг), Тарка (верапамил ER + трандолаприл в следующих дозах (мг): 180/2, 240/1, 240/2, 240/4), Лексель (фелодипин 5 мг + эналаприл 5 мг), Экватор (амлодипин 5 мг + лизиноприл 10 мг) - первый и единственный подобный препарат на фармацевтическом рынке Республики Беларусь.
Преимущества препарата «Экватор» заключаются в следующем:
Взаимное потенцирование действия иАПФ и АКК.
Эффективен у больных с высокорениновыми и низкорениновыми формами АГ.
ИАПФ подавляют активность РААС и САС, активация которой снижает эффективность кальциевых антагонистов.
Отрицательный баланс натрия, вызываемый АКК, усиливает антигипертензивную эффективность иАПФ.
Исчезает или значительно уменьшается отек голеней (вызывают АКК).
Уменьшается частота возникновения сухого кашля (вызывают иАПФ).
Усиливается нефропротективное действие (АКК - на афферентные артериолы, иАПФ - на эфферентные артериолы), в связи с чем Экватор особенно показан больным с диабетической нефропатией.
ИАПФ и АКК метаболически нейтральны.
Фармакокинетика Экватора:
Абсорбция не зависит от приема пищи.
Антигипертензивный эффект развивается через 1 час.
Максимальный эффект - через 6-7 часов.
Продолжительность действия - до 24 часов.
Отсутствует синдром отмены.
Показания для назначения Экватора:
АГ 2-3 степени;
АГ в сочетании с метаболическим синдромом;
АГ + хроническая обструктивная болезнь легких;
АГ + стенокардия напряжения;
АГ + нефропатия;
АГ + хроническая сердечная недостаточность;
АГ + сахарный диабет;
АГ с низким комплаенсом;
АГ + прием нестероидных противовоспалительных препаратов.
Известно, что антагонисты кальция оказывают антиишемическое действие при ИБС. Ингибиторы АПФ обладают доказанными ренопротективными свойствами, что используется у больных с диабетической нефропатией.
Антагонисты кальция обладают также антиатерогенными свойствами, что было продемонстрировано для лацидипина в исследовании ELSA, амлодипина в исследовании PREVENT и нифедипина-GITS (длительного действия) в исследовании INSIGHT. Аналогичные эффекты выявлены у ингибиторов АПФ (исследование SECURE).
Ингибиторы АПФ нейтрализуют возможную активацию симпатоадреналовой системы под действием антагонистов кальция. Обладая венодилатирующими свойствами, они уменьшают частоту периферических отеков, развивающихся в результате артериолярной дилатации под влиянием антагонистов кальция. С другой стороны, натрийуретическое действие антагонистов кальция создает отрицательный баланс натрия и усиливает гипотензивное действие иАПФ.
В исследовании НОТ антагонист кальция фелодипин на второй ступени дополнялся ингибитором АПФ в малой дозе. Именно это крупнейшее исследование, в котором изучалось влияние комбинированной антигипертензивной терапии на риск неблагоприятных исходов, продемонстрировало возможность достижения целевого диастолического АД более чем у 90% пациентов.
Широко обсуждаются результаты исследования НОРЕ, которые представляют большой интерес и с точки зрения эффективности комбинированной терапии при АГ в группах высокого риска. АД было повышено у 47% больных, включенных в исследование; большинство из них страдали ИБС. Частота комбинированного применения рамиприла с антагонистами кальция составила 47%, с b-адреноблокаторами - 40%, с диуретиками - 25%.
Преимущество комбинации иАПФ + АКК подтверждено в исследовании ASCOT, где было показано, что при одинаковом снижении АД в сравнении с комбинацией БАБ + диуретик влияние на конечные точки оказалось лучше (табл. 1, см. бумажную версию журнала). К тому же в случае комбинации иАПФ + АКК было отмечено уменьшение числа новых случаев сахарного диабета 2-го типа на 32%.
Антагонист кальция (дигидропиридиновый) + ß-адреноблокатор. Комбинация рациональна с позиции гемодинамического и метаболического взаимодействия. Теоретически и практически обоснована по ценности комбинация высоковазоселективного дигидропиридинового антагониста кальция фелодипина и кардиоселективного бета-адреноблокатора метопролола в дозах 5 и 50 мг (Логимакс).
В исследованиях HAPPPY, MAPHY, MERIT HF продемонстрированы следующие эффекты метопролола и метопролола SR: достоверное снижение общей и сердечно-сосудистой смертности, в том числе при сердечной недостаточности; выраженное кардиопротективное действие при лечении и профилактике инфаркта миокарда; отсутствие влияния на углеводный и липидный обмен. В антигипертензивных препаратов, развивающиеся при их сочетаниях, представлены в табл. 3 (см. бумажную версию журнала).
Большинство антигипертензивных препаратов можно комбинировать, однако в ряде случаев сочетания нежелательны (табл. 4, см. бумажную версию журнала).
Кажущимся недостатком стартовой терапии с применением двух препаратов, даже в низких дозах, является то, что пациент потенциально подвергается воздействию дополнительного препарата.
Первоначальный выбор антигипертензивного препарата. Выбор начальной схемы медикаментозной коррекции АГ остается эмпирическим. Выбор оптимальной комбинации, очередности и приоритетности назначения свободных и фиксированных комбинаций антигипертензивных средств должен осуществляться с учетом пола, возраста больных, сопутствующих факторов риска и заболеваний. В первую очередь к ним относятся сахарный диабет, подагра, нарушение функции почек, ожирение, ИБС и гиперпаратиреоз.
Лечение целесообразно начинать с одного препарата в минимальной дозе, в дальнейшем дозу увеличивают или добавляют второй препарат. Однако такой подход вряд ли можно считать всегда обоснованным. Современные препараты, предназначенные для базовой терапии АГ, полностью проявляют свой потенциал через 2-4 недели, поэтому подбор антигипертензивной терапии может растянуться на долгие месяцы, требуя повторных визитов к врачу, а иногда и дополнительного обследования. Нередко установленные показания для преимущественного назначения препаратов не позволяют сократить этот период (табл. 5) .
Итак, большинство пациентов с АГ для достижения целевого АД нуждаются в комбинированной терапии. Результаты исследований с позиций доказательной медицины, доступность и большой ассортимент по составу и дозам антигипертензивных компонентов делают комбинированную терапию основополагающей в лечении АГ.
Ситуационная задача №3
а) Дело в том, что дихлотиазид усиливает побочные эффекты сердечных гликозидов, т. к. в той же степени влияет на Na+, К±насос. При одновременном применении этих препаратов возникает двойной эффект на эти насосы. Это диспепсия, невралгия, васкулит.
Очень опасна интоксикация сердечными гликозидами, за счет избыточного воздействия на Na+, К±насос, происходит его торможение и все терапевтические процессы идут в обратную сторону. Возникает гипокалигистия, развивается внутриклеточный ацидоз и внеклеточный алкалоз. Избыточная концентрация Са2+ внутри клетки стимулирует выброс протеолитических ферментов лизосом. Возникают очаги некроза. Все эти процессы приводят к гипосистолии. Нарушается коронарный кровоток, растет ишемия. Нарастает сердечная недостаточность.
б) Необходимо назначить соли калия для адекватной работы К±насосов.
в) В этом случае наиболее уместен будет спиронолактон (Верошпирон), т.к. он является калийсберегающим (щадящим) диуретиком.
г) В данном случае препараты наперстянки можно заменить производными дофамина: допамин, добутамин или ингибиторами ФДЭ: амринон (ванкорам, инокор), милринон (примакор, коротрон), т. к. они не оказывают выраженного действия на Na+, К±насосы.
Устранить интоксикацию сердечными гликозидами можно несколькими способами:
- уменьшить всасывание из ЖКТ (вазелиновое масло, танин);
- связать циркулирующие гликозиды (унитиол, специфичесчкие АТ);
- снизить концентрацию Са2+ (натрия цитрат, трилон Б);
- устранить гиперкалиемию (соли Mg, инсулин с глюкозой);
- устранить симптомы аритмии (лидокаин, дифенин), гипоксии (оксигенотерапия), судороги, галлюцинации (аминазин).
1.Recipe: Sollutionis Magnesii sulfatis 25%-10ml
Signa вводить 1 раз в сутки по 5 мл при гипертоническом кризе
2.Recipe: Tabulettam lozartani 0.025
Da tales doses numero 10
Signa по 1 таблетки 2 раза в день
3.Recipe: Tabulettas “ Asparcam ” №10
Da Signa по 1 таб. 2 раза в день
4.Recipe: Solutionis Mildronati 0.25-5ml
Da tales doses numero 10 in ampullis
Signa внутривенно по 1 инекции в день
5.Recipe: Tabulettas “Aspirin” №10
Da Signa по 1 таб. 3 раза в день
6.Recipe: Nifedipini 0.001
Da tales doses numero 10
Signa по 1 драже 2раза в день
Большинству пациентов, страдающих гипертонией, чтобы снизить артериальное давление до безопасных цифр, нужно принимать одновременно 2-3 вида таблеток. Один-единственный препарат эффективно понижает давление не более чем у 20-30% больных гипертонией. Остальным 70-80% пациентов нужна комбинированная терапия, т. е. несколько разных лекарств одновременно. Комбинированные лекарства от гипертонии - такие, которые содержат 2-3 действующих вещества в одной таблетке. Их мы подробно обсудим ниже.

Если у больного давление ниже 160/90 и при этом нет особых факторов риска (диабета, гипертрофии левого желудочка сердца, проблем с почками и т. п.), то ему сначала рекомендуют лечить гипертонию без лекарств, т.е. придерживаться диеты, заниматься физкультурой, меньше нервничать. Позже, если эти мероприятия не помогают в течение 2-6 недель, то врач назначит таблетки от давления. Лекарства от гипертонии выписывают немедленно, если давление выше 160/90 или давление > 135/85 плюс есть факторы, повышающие риск инфаркта и инсульта.
Читайте о лечении заболеваний, сопутствующих гипертонии:
В настоящее время докторам рекомендуется, как правило, сразу назначать пациентам комбинированные лекарства от гипертонии. Это таблетки, которые содержат не одно, а 2-3 действующих вещества под одной оболочкой. Преимущества комбинированных таблеток от давления, по сравнению с назначением одного-единственного препарата, стали очевидны с начала 2000-х годов. Их доказали масштабные исследования, а также практический опыт, который накопился у врачей.
Преимущества комбинированных лекарств от гипертонии:
- Больной принимает действующие вещества в низких дозах. Благодаря этому частота и выраженность побочных эффектов падает.
- Комбинированные лекарства блокируют одновременно несколько механизмов, через которые повышается артериальное давление.
- Активные вещества в комбинированных таблетках от давления дополняют друг друга по действию, иногда даже взаимно нейтрализуют побочные эффекты.
- Терапия гипертонии с помощью комбинированных препаратов дает лучшую защиту для сердца, почек и кровеносных сосудов.
- Удобнее принимать одну таблетку от давления, которая содержит 2-3 действующих вещества, чем несколько лекарств одновременно. Как правило, это еще и оказывается дешевле.
- Современные комбинированные лекарства от гипертонии достаточно принимать один раз в сутки, независимо от приемов пищи.
- Снижается вероятность, что пациент бросит принимать назначенные ему лекарства от давления.
Все преимущества комбинированных лекарств от гипертонии проявляются только если больной лечится регулярно, без пропусков. Принимайте таблетки от давления каждый день, даже если самочувствие хорошее и ничего не болит.
Таблетки от давления, которые относятся к основным группам, можно по-разному комбинировать. Согласно российским и международным рекомендациям, самыми эффективными считаются следующие комбинации:
- Ингибитор АПФ + антагонист кальция;
- Ингибитор АПФ + мочегонное средство;
- Дигидропиридиновый антагонист кальция + бета-блокатор;
- Антагонист кальция + мочегонный препарат;
- Альфа-адреноблокатор + бета-блокатор.
Сейчас основная борьба за умы и сердца врачей и больных гипертонией идет между комбинациями ингибиторов АПФ с антагонистами кальция (амлодипином) и тех же ингибиторов АПФ с мочегонными препаратами (гидрохлотиазидом и индапамидом).
Менее предпочтительные комбинации лекарств от давления:
- Антагонист кальция дигидропиридиновый + блокатор кальциевых каналов; недигидропиридиновый;
- Бета-блокатор + ингибитор АПФ;
- Альфа-адреноблокатор + любые другие лекарства, кроме бета-блокаторов.

 |
 |
 |
Проверенно эффективные и оптимальные по цене добавки для нормализации давления:
Подробно о методике читайте в статье « «. Как заказать добавки от гипертонии из США - . Приведите свое давление в норму без вредных побочных эффектов, которые вызывают «химические» таблетки. Улучшите работу сердца. Станьте спокойнее, избавьтесь от тревожности, ночью спите, как ребенок. Магний с витамином В6 творит чудеса при гипертонии. У вас будет прекрасное здоровье, на зависть сверстникам.
Не следует комбинировать два лекарства от гипертонии, которые относятся к одной и той же группе и действуют одинаково. Потому что возрастает риск побочных эффектов, а также компенсаторного повышения давления через механизмы, которые ни один из препаратов не блокирует.
Вредные эффекты неудачных комбинаций лекарств от гипертонии
| Комбинация лекарств | Неблагоприятные последствия |
|---|---|
| Два лекарственных средства одной группы | Повышение риска развития характерных побочных эффектов |
| Недигидропиридиновые антагонисты кальция (дилтиазем, верапамил) + бета-блокаторы | Атриовентрикулярная блокада, брадикардия (очень низкий сердечный ритм, обычно ниже 55 ударов в минуту) |
| Ингибитор АПФ + калийсберегающий диуретик | Повышение уровня калия в крови |
| Дигидропиридиновый антагонист кальция + альфа-адреноблокатор | Гипотония (слишком низкое давление), тахикардия (сердцебиение, увеличение пульса от 90 ударов в минуту) |
| Мочегонное лекарство + бета-блокатор | Повышение глюкозы и плохого холестерина в крови, высокий риск диабета 2 типа |
Один препарат или комбинированное лекарство?
Если больному гипертонией нужно назначать “химические” таблетки, то у врача есть следующий выбор:
- назначить одно лекарство, а потом при необходимости повышать его дозу или заменять на другое;
- сразу назначить комбинированный препарат, который содержит два действующих вещества в низких дозах.
Если назначают один-единственный препарат, то это называется монотерапия гипертонии. Ее преимущество в том, что гипертонику не придется принимать лишние лекарства, после того как препарат и его дозировку подобрали правильно. Но угадать с лекарством с первого раза удается редко. Потому что предсказать эффективность того или иного лекарства для конкретного пациента заранее невозможно. Со временем фармакогенетика даст врачам такую возможность, но пока еще ее нет.
Если назначают монотерапию, то больному гипертонией совместно с его лечащим врачом приходится несколько раз менять лекарственные средства и их дозировки. Потому что иначе артериальное давление снижается не достаточно. В такой ситуации подавляющее большинство пациентов вообще бросают принимать таблетки от давления. Обычно это люди, у которых I или II степень гипертонии. Они не испытывают боли или другого дискомфорта, когда у них давление повышено, и поэтому не мотивированы лечиться. В результате, их в среднем возрасте массово косят внезапные инфаркты и инсульты.
Популярные комбинированные лекарства от гипертонии
| Комбинация лекарственных средств |
Торгове название |
|
|---|---|---|
| Блокатор рецепторов ангиотензина II + антагонист кальция |
лозартан + амлодипин |
|
|
телмисартан + амлодипин |
||
|
валсартан + амлодипин |
||
| Тройная комбинация Блокатор рецепторов ангиотензина II + антагонист кальция + диуретик |
валсартан + амлодипин + гидрохлоротиазид |
Ко-эксфорж |
| Блокатор рецепторов ангиотензина II + тиазидное мочегонное средство |
кандесартан + гидрохлоротиазид |
|
|
лозартан + гидрохлоротиазид |
||
|
ирбесартан + гидрохлоротиазид |
Коапровель |
|
|
валсартан + гидрохлоротиазид |
Ко-диован |
|
|
телмисартан + гидрохлоротиазид |
Микардис |
|
|
эпросартан + гидрохлоротиазид |
Теветен плюс |
|
| Инигибитор АПФ + тиазидный мочегонный препарат |
хинаприл + гидрохлортиазид |
|
|
рамиприл + гидрохлортиазид |
Амприлан ХЛ |
|
|
лизиноприл + гидрохлоротиазид |
||
|
каптоприл + гидрохлортиазид |
||
|
периндоприл + индапамид |
Нолипрел |
|
|
Ко-перинева |
||
|
фозиноприл + гидрохлортиазид |
Фозикард Н |
|
|
эналаприл + гидрохлортиазид |
Ко-ренитек |
|
|
эналаприл + индапамид |
||
| Инигибитор АПФ + дигидропиридиновый антагонист кальция |
периндоприл + амлодипин |
Престанс |
|
лизиноприл + амлодипин |
||
| Инигибитор АПФ + недигидропиридиновый антагонист кальция |
трандолаприл + верапамил |
|
| Бета-блокатор + мочегонное средство |
бисопролол + гидрохлоротиазид |
|
|
атенолол + хлорталидон |
||
| Бета-блокатор + дигидропиридиновый антагонист кальция |
метопролол + фелодипин |
Логимакс |
Комбинированные таблетки от гипертонии содержат 2-3 лекарственных вещества с разными механизмами действия. Они позволяют снизить артериальное давление до 140/90 и ниже у большинства пациентов, причем с минимальными побочными эффектами. Однако, многим больным приходится принимать лекарство, в котором нет необходимости. Но практика показала, что это меньшее зло, по сравнению с благотворным эффектом комбинированных таблеток от давления.
Фиксированные комбинации лекарств
Выше мы подробно разобрали, почему комбинированное лечение гипертонии лучше, чем монотерапия, т. е. прием одного-единственного препарата. Однако, комбинированный набор лекарств от гипертонии врач может назначить в каком-то из двух вариантов:
- 2-3 разных вида таблеток для одновременного приема;
- те же лекарственные вещества вместе в одной таблетке.
Фиксированные комбинации лекарств от гипертонии - это препараты от давления, которые содержат 2 или даже 3 действующих вещества под одной оболочкой. Больным они нравятся гораздо больше, чем принимать 2-3 разные таблетки одновременно. Эффективность лечения таблетками от давления, которые содержат фиксированные комбинации, - самая высокая. На таком режиме целевой уровень артериального давления у пациентов достигается чаще всего. Вероятно, это потому, что больные гипертонией охотнее всего принимают комбинированные таблетки.
Назначение комбинированных лекарств от гипертонии - это ключевой момент современного лечения. Причем лучше выбирать фиксированные комбинации. Таблетки от давления, которые являются фиксированными комбинациями, обычно содержат рациональные сочетания лекарственных средств, которые мы подробно обсуждали выше в статье. Напомним, что показания к лечению гипертонии с помощью комбинированных лекарств - это артериальная гипертензия II-III степени, а также высокий или очень высокий риск сердечно-сосудистых осложнений. Этот риск определяют, если у больного развились поражения органов-мишеней (сердце, почки, кровеносные сосуды), сахарный диабет или метаболический синдром.
Показания к назначению комбинаций лекарств от гипертонии
| Рациональная комбинация гипотензивных лекарств | Показания к назначению |
|---|---|
| Ингибитор АПФ + тиазидный диуретик |
|
| Ингибитор АПФ + антагонист кальция |
|
| Блокатор рецепторов ангиотензина-II + тиазидный диуретик |
|
| Блокатор рецепторов ангиотензина-II + антагонист кальция |
|
| Антагонист кальция + тиазидный диуретик |
|
| Антагонист кальция + бета-блокатор |
|
| Тиазидный диуретик + бета-блокатор |
|
Возможные комбинации лекарств от гипертонии в зависимости от сопутствующих заболеваний
| Клиническая ситуация | Подходящие комбинации лекарств от гипертонии |
|---|---|
| Гипертрофия левого желудочка сердца | БРА/ИАПФ с ТД или АК |
| Бессимптомный атеросклероз | БРА/ИАПФ с АК |
| Микроальбуминурия | БРА/ИАПФ с ТД |
| Перенесенный инфаркт миокарда | ?-АБ/АК с БРА/ИАПФ, ?-АБ с АК |
| ?-АБ или АК с БРА или ИАПФ | |
| Хроническая сердечная недостаточность | БРА/ИАПФ с?-АБ и ТД |
| Хроническое заболевание почек / обнаружили белок в моче | БРА/ИАПФ с петлевым диуретиком |
| Нарушения кровообращения в ногах | АК с БРА/ИАПФ |
| Пожилые больные | БРА/ИАПФ с АК/ТД |
| Изолированная систолическая гипертония | АК с ТД; АК или ТД с БРА/ИАПФ |
| Метаболический синдром | БРА/ИАПФ с АК/ТД |
| Сахарный диабет | БРА/ИАПФ с АК/ТД |
| Беременность | Метилдопа с АК/?-АБ |
| Бронхообструктивная патология | БРА с АК, БРА/АК с ТД |
Пояснения к таблице:
- ТД - тиазидный диуретик;
- ?-АБ - бета-адреноблокатор (бета-блокатор);
- АК - дигидропиридиновый (!) антагонист кальция, блокатор кальциевых каналов;
- ИАПФ - ингибитор АПФ;
- БРА - блокатор рецепторов ангиотензина-II.
Официальные рекомендации по лечению гипертонии подчеркивают: предпочтение нужно отдавать таблеткам, содержащим фиксированные комбинации из 2-3 препаратов под одной оболочкой. Не желательно назначать 2-3 разных вида таблеток для одновременного приема. Потому что больной запутается и наверняка бросит лечение.
Преимущества фиксированных комбинаций лекарств от гипертонии:
- Такие таблетки содержат рациональные сочетания лекарственных средств.
- Это самая эффективная стратегия понижения аретриального давления и поддержания его на безопасном уровне.
- Наилучшая защита органов мишеней: сердца, почек, сосудов, зрения. Реальное уменьшение риска инфаркта и инсульта.
- Достаточно принимать одну таблетку в сутки, благодаря чему пациенты охотнее лечатся.
Все сказанное означает, что врачу следует назначать таблетки с фиксированными комбинациями лекарств, понижающих давление. Должны быть очень веские причины, чтобы вместо этого выписывать пациенту 2-3 разные таблетки для одновременного приема. Такие ситуации случаются очень редко. Например, это гипертония во время беременности. Подавляющее большинство случаев гипертонии и сопутствующих заболеваний можно лечить фиксированными комбинациями.
Одновременный прием трех лекарств от гипертонии

Если схема лечения гипертонии из двух компонентов недостаточно помогает, то назначают одновременно три препарата, снижающих давление. Возможные их сочетания:
- Ингибитор АПФ + дигидропиридиновый антагонист кальция + бета-блокатор;
- Блокатор рецепторов ангиотензина-II + дигидропиридиновый антагонист кальция + бета-блокатор;
- Ингибитор АПФ + антагонист кальция + мочегонное средство;
- Блокатор рецепторов ангиотензина-II + антагонист кальция + мочегонное лекарство;
- Ингибитор АПФ + мочегонный препарат + бета-блокатор;
- Блокатор рецепторов ангиотензина-II + мочегонный препарат + бета-блокатор;
- Дигидропиридиновый антагонист кальция + диуретик + бета-блокатор.
Если гипертония не поддается действию мощных комбинированных лекарств или нашей фирменной методике лечения без лекарств, то нужно сделать следующее. Изучите статью “ ”. Сдайте анализы крови и мочи, как там написано. Если обнаружится заболевание почек или щитовидной железы - лечите его, потому что иначе не удастся взять артериальное давление под контроль. У 10% больных причиной тяжелой гипертонии оказывается . Если анализы это подтверждают, то к комбинации из 3-х обычных препаратов добавляют еще антагонист альдостерона.
Что делать, если лекарство слишком понижает давление
Многие читатели нашего сайта принимают комбинированные таблетки от давления и на фоне этого пробуют . Уже через несколько дней они обнаруживают, что их давление падает слишком низко. В результате, могут возникнуть слабость, сонливость, головокружения и другие симптомы, даже обмороки. В таком случае, пора отказываться от “химических” таблеток, а держать давление под контролем лишь с помощью натуральных средств.
Как правильно переходить с комбинированных лекарств на натуральное лечение гипертонии? Резко отменять “химические” таблетки не рекомендуется, во избежание рикошетного повышения давления. Комбинированное лекарство - такое, которое содержит 2-3 действующих вещества. Сначала перестаете принимать ингредиент, который вызывает наибольшие побочные эффекты. Для этого, вероятно, вы с комбинированных таблеток перейдете на монотерапию. Ждете 1-3 недели, наблюдаете за своим давлением и самочувствием. Убеждаетесь, что монотерапия плюс натуральные средства держат ваше давление в пределах нормы. Лишь после этого дальше сокращаете дозировки лекарств или полностью отказываетесь от них.
Какие лекарства от гипертонии самые вредные
Какие ингредиенты комбинированных лекарств от гипертонии самые вредные? В первую очередь, это антагонисты кальция. Потому что делает то же самое, но 100% без вредных побочных эффектов. Забудьте про отеки, покраснение лица, запоры и другие побочные эффекты антагонистов кальция! Принимайте вместо них магний с витамином В6 в таблетках, которые продаются в любой аптеке. У вас не только снизится давление, но еще и улучшится работа сердца, наладится сон, вы станете спокойнее.

Таблетки магния являются прямой заменой антагонистам кальция. Они натуральные и безопасные, потому что магний и витамин В6 естественно присутствуют в организме человека, участвуют в обмене веществ. Ликвидируйте их дефицит - и ваше артериальное давление значительно снизится. Антагонисты кальция - искусственные молекулы. Организм не знает, что с ними делать, поэтому и возникают побочные эффекты. Проблема только в том, что антагонисты кальция можно запатентовать и дорого продавать, а магний - нет.
Какие еще “химические” лекарства от гипертонии принимать не желательно? В первую очередь, это мочегонные средства гидрохлотиазид (дихлотиазид) и хлорталидон, а также бета-блокаторы. Это препараты, которые повышают уровень мочевой кислоты в крови, способствуют развитию диабета и всегда ухудшают самочувствие. Используйте способ лечения гипертонии без лекарств, чтобы попрощаться с вредными “химическими” таблетками от давления.
Переходим на натуральное лечение гипертонии
Разберем пример. Предположим, врач назначил вам Ко-диован от давления и вы уже давно его принимаете. Это комбинированное лекарство от гипертонии, которое содержит валсартан и гидрохлотиазид. Теперь вы попробовали и уже через несколько дней убедились, что она помогает. “Верхнее” давление держится не выше 120-130 мм рт. ст. Самочувствие значительно улучшилось. Как поступить с таблетками от давления, которые вам выписали?
Выясняем, что валсартан относится к классу блокаторов рецепторов ангиотензина-II. Эти лекарства отлично переносятся, крайне редко вызывают побочные эффекты. А вот гидрохлотиазид - это тиазидный диуретик, и он имеет значительные побочные эффекты, о которых написано выше. Поэтому в первую очередь нужно отказаться от него и понаблюдать, как поведет себя ваш организм. Переходите на прием “чистого” валсартана, который продается под названиями Диован, Валз или Вальсакор.
Переходный период продолжается 1-2 недели. На это время спланируйте минимум нагрузок и старайтесь не нервничать. Тщательно выполняйте рекомендации методики лечения гипертонии без лекарств. На всякий случай, заранее прочитайте, как купировать гипертонический криз и держите под рукой необходимые средства. Скорее всего, переходный период пройдет хорошо. Через некоторое время вы почувствуете, что можно отказаться и от оставшегося “химического” лекарства от давления. Когда сделаете это, повторите себе щадящий переходный период.
Выводы
Комбинированные таблетки от гипертонии содержат низкие дозы лекарств и тем не менее оказывают мощное действие по снижению артериального давления. У них минимум побочных эффектов. Они самые удобные для пациентов. В большинстве случаев можно и нужно назначать препараты с фиксированными комбинациями - такие, которые содержат 2-3 действующих вещества в одной таблетке. Как правило, такие лекарства от давления можно принимать всего 1 раз в сутки, независимо от приемов пищи. С ними повышается шанс, что больной будет выполнять рекомендации врача, а не бросит лечение.
Изобретение таблеток от гипертонии - фиксированных комбинаций - значительно повысило эффективность лечения. Это на несколько лет увеличило среднюю продолжительность жизни пациентов. Тем не менее, наш фирменный еще лучше. Потому что он 100% без вредных побочных эффектов, а заодно тормозит другие возрастные заболевания - ожирение, атеросклероз и проблемы с суставами. В среднем и пожилом возрасте у вас будет отличное здоровье, на зависть сверстникам.
-
Им. Вероника
Здравствуйте. Моей маме 84 года. У нее проблемма с повышеным давлением Днем давление 130/60. В районе 16.00 давление медленно повышаеться и доходит до 180. Иногда и до 200 У нее есть возрастные изменения с почками. Давление снижаеться только каптоприлом 150 mg Какие ей надо примимать лекарства постоянно в течении дня что бы не было этих скачков. Заранее благодарна. Вероника
-
admin Post author
Мы принципиально не консультируем “заочно” на этом сайте по вопросу использования медицинских препаратов от гипертонии. Если здоровье мамы для вас действительно важно, то найдите для нее хорошего врача, чтобы вместе с ним подобрать лекарство. Вам помогут следующие наши статьи:
Будьте здоровы, и мама тоже.
-
Галина
Моей маме 92 года. Она страдает гипертонией уже около 40 лет. В последнее время утреннее давление часто повышается до 230 мм. Она принимает кордафлекс в дозировке 10 либо 20 мг. Чем можно стабилизировать ее давление, если кроме гипертонии у нее желчекаменная болезнь, ишемическая болезнь сердца и атеросклероз сосудов головного мозга.
Заранее благодарна.
-
admin Post author
-
Наталия
Здравствуйте.Мне 53 года,161см, 68кг
Начинающий гипертоник,надеюсь с вашими советами избавлюсь от нее.Всю жизнь было низкое давление 90/60.Впервые встретилась с гипертоническим кризом 8,03,12 давление поднялось до 140,лежала лежкой с высокой t,вызывала скорую.Вроде оклемалась и забыла об этом.Но вот прошел новый год и стала плохо чувствовать себя,вспомнила про давление, померяла, оказалось 109/75,Вот уже неделю меряю разброс от 95 до 130.Решила, пора искать методы лечения и попала сразу на ваш сайт.Я понимаю по меркам гипертоников давление вообще маленькое(муж просто не верит),но самочуствие очень плохое.Дайте пожалуйста рекомендации -
андрей
Здравствуйте Доктор.Меня зовут Андрей,мне 31г рост 187 вес 120 кг.Давление 150/85 врач преписал таблетки Престанс,Нипертен,Мертинил Вчера купил МАГНЕ В6 48мг и рыбий жир кратал пока ещё не нашёл.Расчитайте пожайлуста суточную дозу таблеток сколько нужно употреблять.Большое спасибо.
-
Andrew
52 года, 176/92, участник ЛПА на ЧАЭС.
Принимаю Лозап 75 мг и Леркамен (Лерканидипин) 10 мг. АД 165/110 (часто) — 145/95 (редко) . При попытке добавить мочегонное (гипотиазид 12,5 мг или индапамид 1,5) активизируется подагра, появляется слабость. Принимать Аллопуринол не могу — прогрессирует катаракта.
Принимаю также Розарт(Розувастатин) 10 мг, Винпоцетин 15 мг, Пирацетам 2,4 г, Эутирокс 250 мкг (гипотиреоз,тяжёлая форма). Сахар — в N, уровень ТТГ — в N, Гипертрофия миокарда ЛЖ, ангиопатия сетчатки.
Как ещё можно уменьшить АД?-
admin Post author
> Как ещё можно уменьшить АД?
Особое внимание обратите на таурин вместо «химических» мочегонных. От подагры дополнительно попробуйте 2-4 грамма витамина С в сутки.
Поскольку у вас гипотиреоз, то не рассчитывайте на чудесное исцеление. Но я думаю, что в результате мероприятий, которые мы рекомендуем, ваше состояние значительно улучшится. Будут еще вопросы — задавайте здесь же.
-
Andrew
ученые обнаружили связь потребления витамина С в повышенной дозировке с двукратным увеличением риска появления камней в почках
-
admin Post author
Те же ваши «ученые» изо всех сил ведут травлю против альтернативного лечения витаминами, минералами, аминокислотами, травами и т. д. Потому что эти методы слишком эффективны и доступны, и оставляют без работы врачей и фармацевтов.
В частности, это уже не первая попытка дискредитировать витамин С. И все равно миллионы людей в мире его принимают, потому что ощущают большую пользу. Простуды, десна, кишечник, зрение… и т. д.
Я вот держу в руках свежую «официальную» американскую книгу по лечению гипертонии, 2013 года издания. Огромный талмуд, почти 500 страниц. В нем утверждают, что до сих пор не доказано, что магний понижает артериальное давление. Хотя это сразу становится очевидно любому врачу, который назначает пациентам-гипертоникам магний.
Магний лечит гипертонию и поддерживает сердце более эффективно и безопасно, чем традиционные «химические» лекарства. Тем не менее, он грозит оставить без работы производителей диуретиков, бета-блокаторов, ингибиторов АПФ и прочих дорогих «химических» лекарств. Поэтому официальная медицина будет сражаться против него «до последнего патрона».
-
admin Post author
-
Andrew
-
admin Post author
-
Елена
Точнее, с чего начать лечение гипертонии без лекарств, а с помощью магния, витаминов гр. В, рыбьего жира, теурина?
-
михаил
68 лет ИБС стент в лка 3 года рост 165 вес 95 АД170,100 Принимаю зилт и статины(какие в данный момент есть)Прошу совета какую комбинацию от гипертонии стоит попробовать и как называется лекарство содержащее магний И конечно дозы для всего что нужно применять Да еще хотелось бы совета как похудеть(меньше есть и больше двигаться мне уже известно)а кроме этого?Буду очень благодарен за советы
-
Любовь
58 лет. рост 169, вес 92. Сахарный диабет 2 типа, гипертония, не могут подобрать препараты. На многие препараты побочные явления. Физиотенз — боли в спине, суставах, кашель от всех ингибиторов. Начала принимать нолиприл -тоже кашель, рвота. давление держится утром и вечером 196\101 .сегодня с утра 210\101. Днем снизится до 170 , вечером снова под двести. Местные врачи руками разводят, областной кардиолок назначила диувер (мне не пошел) карведилол, физиотенз (3 месяца боли в суставах) , отменила, стала принимать диротон, ужасный кашель, сейчас нолиприл. что буду принимать завтра не знаю устала от кашля. Посоветуйте, что делать.
-
Наталья
Здравствуйте, я хотела бы узнать — после скольких месяцев применения лекарственных препаратов можно ожидать стабилизации, а вернее понижения давления? Мой муж 2 месяца принимает комплексное лечение бета-блокаторами, антагонистами кальция и блокатором рецепторов ангиотензина 2. Но давление существенно не снижается — все время 170/110, а по утрам до 220/110.
-
admin Post author
> после скольких месяцев применения
> лекарственных препаратов можно
> ожидать понижения давления?Если для этого конкретного больного лекарства не эффективны, т. е. врач не угадал с выбором лекарств, то его вообще не будет. Если через две недели приема таблеток изменений нет — значит, нужно идти к врачу, чтобы он заменил их на другие.
Хотя обычно проблема в другом. У пациента оказываются такие тяжелые повреждения сосудов и внутренних органов, что никакие таблетки уже не могут «сбить» повышенное давление, и сделать тут уже ничего нельзя. Я предполагаю, что у вашего мужа именно такой случай, хоть вы и не указали возраст. Потому что «коктейль» ему назначили мощный. Не одни, так другие препараты должны были бы подействовать.
-
admin Post author
-
Елена
Здравствуйте! Мой муж — диабетик на инсулине, Принимал липразид около года, сейчас давление скачет от 135/86 до 170-180/95-105. Последнее время часто сухой кашель. Ему 54 года, рост 185 см, вес 92 кг. Подскажите наиболее эффективное лекарство от давления, и надо ли принимать кардиомагнил?
-
олег
Здравствуйте! Мне 50 лет, рост 178 см, вес 90 кг. Поставили диагноз прогрессирующая стенокардия напряжения,прописали таблетки бисопролол, тромбо-асс в обед, клопидрогрель 1раз в день, аторвастатин c ужином. Холестерин 4,4, ЛПВП 1,45, ЛПНП 2,47, тиреотропный гормон 0,9. Можно ли перейти на ваш метод? Не хочется глотать химию.
-
Ирина
Мой возраст 60 лет, рост 162 см, вес 119 кг. Кроме гипертонии, у меня ишемическая болезнь сердца, сахарный диабет 2 типа на протяжении 5 лет. Давление в последнее время повышается до 260/130, уровень сахара 12-22. По утрам я принимаю Нолипрел форте и Конкор на протяжении 7 лет. Также принимаю Сиофор 1000 утром и вечером по таблетке. В последнее время чувствую онемение кистей рук и стоп ног. К врачам не обращаюсь ввиду их низкой квалификации и предшествующего печального опыта.
-
софья
Здравствуйте! Мне 67 лет, вес 60 кг. Была язва желудка, удалён жёлчный пузырь. Гипертония уже лет 10. Гипертрофия левого желудочка и ишемическая болезнь сердца. Принимаю ко-ренитек утром и вечером амлодипин. Но часто бывает давление 200/110. Прибавила физиотенз. Вчера опять был криз. Помогите, прошу Вас! С уважением, Софья.
-
Тамара
Здравствуйте. Мне 68 лет, доктор терапевт. У меня практически нет лишнего веса — рост 161 см, вес 63 кг. Уже лет 12 бессонница, заснуть могу только со снотворными или гидазепамом (2 таблетки в день). Кроме того, возникают срывы ритма сердца — мерцательная аритмия, причем без физической нагрузки, чаще при движении левой рукой, в покое, после обеда. Аритмию снимаю пропанормом по две таблетки, также периодически употребляю пропанорм по одной таблетке профилактически. Отёчности и одышки нет, на Эхо кардиограмме без гипертрофии камер и стенок, фракция выброса 65%. Нет акцента П тона на аорте, т. е. и гипертоническую болезнь не ставят. Тиреоидные гормоны — норма, на УЗИ — тоже. С почками — соли оксалаты. Обычный по жизни пульс — около 80, нормальное давление 120/80. Пару месяцев назад были кризы 200/105, лечилась в кардиологии. Подобрали комбинированные гипотензивные препараты: алотендин и экватор. Дома принимала по 1/2 таблетки каждого, потом по 1/4 — и всё равно давление было для меня очень низким и пульс 58, сильная общая слабость. Сейчас мне хватает 2,5 мг бисопролола на ночь и АД около 120/80, пульс 62-65.
Вопросы:
1. Какая причина гипертензии наиболее вероятна?
2. Какой препарат (с учётом приступов мерцательной аритмии) будет наилучшим для меня?
3. Забыла — панангин, аспаркам могут тоже пополнять магний?
Надеюсь, коллеги, на ваши современные знания и помощь. -
Сталина
Большое спасибо за информацию. Прекрасный сайт. Попытаюсь разобраться со своей гипертонией. Пол года давление 220/85/55. Терапевт сразу направляет на укол магнезией. Невролог говорит — это не по моей части, кардиолог — пейте статины. Все анализы нормальные. 79 лет. Рост 155 см, вес 70 кг.
Принимают утром идапамид, лозап, вечером физиотенз и амлодипин. Когда днем давление повышается — капотен. Что-то много лекарств получается. Каким комбинированные препаратом заменить? И как к нему перейти? Других заболеваний вроде нет. Анализы крови, мочи, гормоны — в порядке. УЗИ почек тоже. Старческие болячки есть, видимо склероз, остеохондроз и что там полагается в этом возрасте, но не очень беспокоит. Заранее благодарю за ответ, извините за многословие. Сталина Григорьевна. -
Оксана
Здравствуйте. Мне 41 год, рост 164 см, вес 72 кг. Давление скачет до 220/130, но я его могу даже не чувствовать. Из лекарств принимаю только Берлиприл, когда высокое давление. Норма для меня 150/90. Делала обследования, анализ крови на уровень гормона, сахара — все в норме. УЗИ показало, что жирная печень и полипы в желчном пузыре. Менопаузы еще нет, я думаю, потому что месячные идут в норме. В 18 лет несколько раз перенесла пиелонефрит, но сейчас почки в норме по результатам УЗИ. Родила 4 детей весом от 3200 до 4450 гр. В 28 лет я тяжело перенесла трагическую смерть доченьки. Потом родила еще 2 детей. Что вы мне посоветуете?
-
Василий
Здравствуйте! У меня тоже проблема с гипертонией. Возраст 44 года, рост 172 см, вес 70 кг (до 40 лет весил 65 кг, в общем худощавого телосложения). В прошлом году в марте произошел первый криз — 170/120. Врачи ставили укол магнезии — не помогло. Назначали лекарства от гипертонии поочередно — лориста, диротон, лизиноприл, амлодипин. Они так и не дали результата. Обратился к другим врачам — назначили комбинированное лечение (престариум + амлодипин — и вот наконец давление стабилизировалось 120/80. Но через 2 месяца проблема возникла — началась аритмия или сбои, не знаю, как правильно называется. Сейчас пока отказался и перешел на физиотенз под язык. Давление 130/95, но все равно подскакивает до 155/105.
Помогите, пожалуйста, подобрать оптимальный вариант. Думаю, престариум отличное лекарство, только с побочным эффектом, как оказалось, мне не подходит.
До первого криза давление вообще не измерял. Помню, во время призыва в армию было 140/90.Хотелось бы нормализовать давление, а потом попробовать Вашу методику без химии — надеюсь без таблеток нормализовать. Спасибо, что помогаете.
-
Вадим
Возраст 65 лет. Рост 170 см, вес 72 кг.
Высокое давление. Верхнее 160-170, нижнее около 100. Принимал амлодипин + периндоприл. За три месяца давление снизилось — верхнее 120-135, нижнее около 95. Нижнее остается высокое. Врач назначила амлодипин + валсартан и периндоприл. Поскольку Валсартан для меня новый, стал принимать только его, для определения переносимости. А поскольку давление у меня высокое утром, то разделил таблетку пополам. Половину утром, половину вечером. На третий день давление утром стало 107/80.
Вопрос — стоит ли мне принимать амлодипин и периндоприл, если и так давление стало ниже нормы? Стоит ли перейти на прием валсартана только утром или еще уменьшить дозировку?
Анализы нормальные, в том числе и по холестерину и по сахару. Веду здоровый образ жизни. Единственное, на что еще могу пожаловаться, так это на плохую память. -
Елена
Здравствуйте, моей маме 63 года, последние 5 лет принимала лекарства по такой схеме: утром — конкор, в обед — Кардиомагнил, вечером — престариум. Схема рабртала нормально. Врач посоветовал отказаться от конкора постепенно — месяц пить, потом столько же перерыв, опять месяц пить и перестать совсем, а престариум снизить до 1/4 таблетки. Последние две недели реакция странная — днём давление 110 и ниже, плохое самочувствие, но к вечеру оно повышается до 140 и выше. Подскажите, пожалуйста, с чем это может быть связано? Может, не стоило отменять совсем конкор?
-
оксана
Мне 56 лет, рост 162 см, вес 92 кг. Кроме гипертонии, еще ИБС, атеросклероз сосудов, венозная недостаточность. 11 лет назад диагностировали гепатит С генотип 1в. Давление в прошлом году поднималось до 240/110. Принимала лечение в стационаре. Затем принимала Вазар Н на протяжении 6 месяцев, потом сделала перерыв. С лета опять начались скачки давления — опять начала принимать вазар, но с 3 ночи до 5 утра бывают высокие цифры 180/90
Недавно сдала анализы — СРБ 2.04, креатинин 78, мочевина 6.4, мочевая кислота 256, холестерин 5.24, триглицериды 0.86, ЛПВП 2.16, ЛПНП 3.1, ЛПОНП 0.39, КА 1.43, глюкоза 5.17, АЛТ 83, АСТ 58, ГГТ 32, ЛДГ 287, тимоловая проба 4.6.
Состояние немного ухудшилось — стала хуже видеть, периодичкски беспокоит шум в ушах, боли в позвоночнике, суставах и мышцах.
Печень поддерживаю капельницами 2 раза в год. Капаю гептрал, теотриазолин, глутаргин, принимаю таблетки. Очень хотелось бы получить от вас рекомендации. -
ирина
Здравствуйте! Пью утром коркор 2,5, индап 2,5, вечером валсартан 80. В течение дня чувствую себя прекрасно,а к вечеру начинается внутренняя дрожь чуть поднимается давление. Вечернюю дозу перенесла на раннее время. Какой препарат еще можно употреблять третьим. и какой дозировке? Спасибо.
Не нашли информацию, которую искали?
Задайте свой вопрос здесь.
Как вылечиться от гипертонии самостоятельно
за 3 недели, без дорогих вредных лекарств,
"голодной" диеты и тяжелой физкультуры:
бесплатно пошаговую инструкцию.
или, наоборот, критикуйте качество материалов сайта
- 1 Что это такое и особенности назначения
- 2 Классификация гипотензивных препаратов
- 2.1 Ингибиторы АПФ (ангиотензин-превращающего фермента)
- 2.2 Бета - адреноблокаторы
- 2.3 Блокаторы рецепторов ангиотензина II (БРА)
- 2.5 Мочегонные средства
- 2.6 Комбинированные препараты
- 2.7 Лекарства последнего поколения
- 3 Что можно при беременности и грудном вскармливании?
- 4 Бывают ли народные средства от давления?
В каждой домашней аптечке обязательно должны находиться препараты первой помощи. К таким относятся гипертензивные и гипотензивные препараты - необходимость иметь первые в аптечке объясняется тем, что в последнее время учащаются случаи смертей от гипертонических кризов. Все гипотензивные медикаменты классифицируются на список групп, каждая из которых различается действием на организм и показаниями для назначения.
Что это такое и особенности назначения
Гипотензивные лекарственные средства - медикаменты, действие которых направлено на снижение уровня артериального давления. Массово изготавливать и применять их начали после середины 20-го века. В 21-м веке изготавливаются препараты нового поколения, которые в ближайшем будущем смогут полностью заменить привычные старые средства.
Назначение медикаментов от давления характеризуется особенностями, которые обязательно учитываются перед назначением:
- Нельзя выбирать препараты самостоятельно, это делает только лечащий врач.
- Назначение начинают с безопасного препарата, с оптимальными противопоказаниями. То же и с дозировкой - начинают прием с маленькой дозы и наблюдают за реакцией организма. И, основываясь на результатах, принимают решение о смене таблеток либо о повышении дозы.
- После назначения пациент обязан пить антигипертензивные препараты до конца жизни.
- После первого месяца приема легких препаратов, разрешается постепенно переходить на комбинированную терапию, но опять начиная с маленькой дозировки.
- Нельзя принимать медикаменты, резко снижающие уровень АД без гипертонического криза.
- Если допустимая доза препарата не дает результата, то прием приостанавливают и меняют на препарат, который сильнее.
Медикаменты пролонгированного действия принимаются не чаще, чем 1 раз в сутки.
Вернуться к оглавлению
Классификация гипотензивных препаратов
 Гипотензивные препараты разделяют на несколько групп в зависимости от влияния.
Гипотензивные препараты разделяют на несколько групп в зависимости от влияния.
Способностью понижать уровень АД обладают даже медикаменты, не предназначенные для этого. Во врачебной практике принято выделять следующие группы, которые составляют перечень препаратов первой линии, и назначаются пациентам с обнаруженной артериальной гипертензией. Их назначают либо отдельно, либо 2-3 вместе для комбинированной терапии:
- ингибиторы АПФ (ангиотензин-превращающего фермента);
- диуретики;
- блокаторы рецепторов ангиотензина II;
- антагонисты кальция;
- бета-адреноблокаторы.
Вернуться к оглавлению
Ингибиторы АПФ (ангиотензин-превращающего фермента)
За изменение уровня АД в организме ответственна РАС - ренин-ангиотензиновая система, локализующаяся в почках. Давление поднимается из-за повышения уровня ангиотензина II в организме. ИАПФ блокируют действие фермента, который превращает ангиотензин I в ангиотензин II и обладают гипотензивным эффектом. Ингибиторы АПФ характеризуются следующими свойствами:
- Кардиопротективное. Изменяют метаболизм в миокарде, потребность в кислороде, снижают стимуляцию.
- Метаболическое - увеличение потребления глюкозы, усиление распада липопротеидов.
- Вазопротекторное - антигипертензивное влияние, улучшение тонуса сосудов.
- Нефропротекторное - усиление клубочковой фильтрации, повышение секреции натрия, увеличение количества мочи.
Благодаря кардиопротективным свойствам, ИАПФ в первую очередь назначаются при сердечных проблемах: сердечной недостаточности, гипертензии. В небольших дозах назначаются при профилактике инфаркта, инсульта. Они являются защитой органов-мишеней гипертонии, особенно почки и рекомендуются больным при ХПН.
Вернуться к оглавлению
Бета - адреноблокаторы
 Характеристика Бета-блокаторов.
Характеристика Бета-блокаторов.
β- адреноблокаторы - нейротропные гипотензивные средства. Действие этих гипотензивных препаратов направлено на блокирование 1-адренорецепторов: блокаторы угнетают 1-адренорецепторы и сердце не поддается воздействию «тяжелых» гормонов, например, адреналина. Действие блокаторов выражается в уменьшении следующих показателей:
- частоты и силы сердечных сокращений;
- количества крови, выбрасываемой сердцем за минуту;
- количества ренина в крови.
Ренин - компонент РАС, который регулирует кровяное давление в сосудах.
Терапия бета-адреноблокаторами подойдет пациентам, страдающим формами ишемической болезни сердца и сердечной недостаточностью. Эти препараты блокируют рецепторы в мышцах бронхов, поэтому их нельзя применять больным с бронхиальной астмой. Характеризуются метаболической активностью - изменяют обмен жиров и углеводов в организме. Поэтому если у пациента нарушения метаболизма, полнота или сахарный диабет, значит, лечение такими медикаментами запрещено.
Вернуться к оглавлению
БРА II - гипотензивные средства нового поколения. Иногда их называют сартаны - названия медикаментов этой группы легко отличить: «Лозартан», «Ирберсартан», «Валсартан», «Кандерсартан». Действие БРА идентично ингибиторам АПФ: блокируются рецепторы ангиотензина II, сосуды расслабляются и АД снижается. Назначаются пациентам с индивидуальной непереносимостью ингибиторов АПФ. Это эффективные препараты от давления, положительно действуют на почки и сердечно-сосудистую систему, но дороже остальных.
Вернуться к оглавлению
 Кальций позитивно влияет на сосуды и сердце.
Кальций позитивно влияет на сосуды и сердце.
Работа мышц в организме, в том числе и сердца и гладкой мускулатуры сосудов, производится с помощью кальция. Гипотензивное действие проявляется в уменьшении количества ионов кальция, проникающих в сердце из межклеточного пространства - это расширяет артерии и сосуды организма. Антагонисты кальция делятся на следующие группы:
- бензодиазепины - действуют на сердце и сосуды;
- дигидропиридины - действуют на сосуды;
- фенилалкиламины - действуют на сердце.
Вернуться к оглавлению
Мочегонные средства
Диуретики - комбинированные гипотензивные препараты, применяющиеся в терапии гипертонии длительное время. Антигипертензивное действие диуретиков заключается в увеличении количества мочи и выведении лишней соли и жидкости из организма. Это помогает уменьшить количество крови и снизить нагрузку на сердце и сосуды, что влечет за собой и снижение давления. Диуретики - оптимальные составляющие для комбинации гипотензивных медикаментов. Следующая таблица иллюстрирует виды мочегонных средств в зависимости от их механизма действия:
Вернуться к оглавлению
Комбинированные препараты
 Один из комбинированных препаратов,для лечения АД.
Один из комбинированных препаратов,для лечения АД.
Особой эффективностью отличается комбинированная гипотензивная терапия. Применение нескольких препаратов сразу дает ряд преимуществ:
- нейтрализация побочных эффектов обеих лекарств;
- повышение пользы от лечения до 100%;
- нет необходимости принимать большие дозы.
Для комбинированной терапии подходят препараты первой линии - все, описанные выше. Большое количество опытов в этой сфере помогли врачам выделить действенные комбинации препаратов: ИАПФ + антагонист кальция (диуретик) и сочетание антагониста блокатора ангиотензина + диуретик (антагонист кальция). С появлением новейших медикаментов необходимость самостоятельного комбинирования отпала. В аптеках доступны уже готовые лекарства, в составе которых есть несколько компонентов: «Аккузид», «Энзикс», «Коапровель», «Микардис».
Вернуться к оглавлению
Лекарства последнего поколения
Современная фармакология постоянно занимается изобретением новых типов лекарств и улучшением уже существующих. Препараты последнего поколения классифицируются по той же общепринятой системе, только к ним постепенно прибавляются другие типы медикаментов:
- Бета-адреноблокаторы:
- «Алискирен»;
- «Небиволол».
- АРА:
- «Олмесартан».
- Диуретики:
- «Трифас».
- ИАПФ:
- «Фозиноприл».
- Нейротропные средства:
- «Рилменидин»;
- «Тропафен»;
- «Анаприлин».
Вернуться к оглавлению
Что можно при беременности и грудном вскармливании?
Препараты первой линии нельзя применять при грудном вскармливании и беременности. В таблице указаны названия препаратов второй линии - безопасной альтернативы для употребления при лактации:
| Виды | Характеристика гипотензивных средств | Препараты |
| Альфа- адреноблокаторы | Применяются редко, есть риск возникновения ХСН | «Празозин» |
| «Фентоламин» | ||
| Алкалоиды раувольфии | Имеют быстрый гипотензивный эффект, но неприятные побочные действия такие, как обмороки, кошмары, депрессия, брадикардия | «Адельфан» |
| «Синепресс» | ||
| Антагонисты α2-рецепторов | Препараты центрального действия - воздействуют на ЦНС | «Клофелин» |
| «Допегит» | ||
| Вазодилататоры | Подходят и для детей, потому что снижают давление мягко, постепенно расширяя сосуды. Лактация не является противопоказанием. | «Бендазол» |
| «Гидралазин» |
Вернуться к оглавлению
Бывают ли народные средства от давления?
Преимущество народной медицины в том, что травы не вызывают синдром отмены гипотензивных средств.
Боясь побочных действий, пожилые люди иногда отказываются принимать таблетки, но эффективные современные препараты изготавливаются с низкой вероятностью того, что вызовут побочный эффект. Но все равно люди отдают предпочтение средствам народной медицины. Мята, пустырник, боярышник, валериана оказывают сосудорасширяющее действие. Составить комбинацию из целебных трав можно самому или купить уже готовый чай в аптеке. Но их нельзя использовать как самостоятельное средство - только поддерживающая терапия при медикаментозном лечении.
Комментарий
Псевдоним
Гипотензивные препараты: принципы терапии, группы, перечень представителей
Гипотензивные препараты (антигипертензивные) включают широкий спектр лекарственных средств, призванных снижать артериальное давление. Примерно с середины прошлого столетия они стали производиться в больших объемах и массово применяться у пациентов с гипертонией. До этого времени врачи рекомендовали лишь диету, изменение образа жизни и успокоительные средства.
Артериальная гипертензия (АГ) – самое часто диагностируемое заболевание сердечно-сосудистой системы. По данным статистики, примерно у каждого второго жителя планеты пожилого возраста есть признаки повышенного давления, что требует своевременной и правильной его коррекции.
Для назначения препаратов, снижающих артериальное давление (АД), нужно установить сам факт наличия гипертензии, оценить возможные риски для пациента, противопоказания к конкретным лекарствам и целесообразность лечения в принципе. Приоритетом гипотензивной терапии является эффективное снижение давления и профилактика возможных осложнений опасного заболевания, таких как инсульт, инфаркт миокарда, почечная недостаточность.
Применение антигипертензивных средств позволило уменьшить смертность от тяжелых форм АГ за последние 20 лет почти на половину. Оптимальным уровнем давления, который должен быть достигнут с помощью лечения, считается цифра, не превышающая 140/90 мм рт. ст. Конечно, в каждом случае вопрос необходимости терапии решается индивидуально, но при длительном повышенном давлении, наличии поражения сердца, почек, сетчатки глаза оно должно быть начато незамедлительно.
По рекомендации Всемирной Организации Здравоохранения, абсолютным показанием к антигипертензивной терапии считается диастолическое давление 90 и выше мм рт. ст., особенно, если такая цифра держится на протяжении нескольких месяцев или полугода. Обычно лекарства выписываются на неопределенный срок, для большинства пациентов – пожизненно. Это связано с тем, что при отмене терапии три четверти пациентов вновь испытывают проявления гипертонии.
Многие больные боятся длительного или даже пожизненного приема лекарств, а часто последние назначаются в комбинациях, включающих несколько наименований. Конечно, опасения понятны, ведь любое лекарство обладает побочными эффектами. Многочисленные исследования доказали, что риска для здоровья при длительном применении антигипертензивных препаратов нет, побочные действия минимальны при условии правильно подобранной дозы и схемы приема. В каждом случае врач индивидуально определяет особенности лечения, учитывая форму и течение гипертонии, противопоказания, сопутствующую патологию у пациента, однако о возможных последствиях предупреждать все-таки необходимо.
Принципы назначения антигипертензивной терапии

Благодаря многолетним клиническим исследованиям с участием тысяч пациентов, были сформулированы основные принципы медикаментозного лечения артериальной гипертензии:
- Лечение начинают с самых маленьких доз препарата, используя лекарство с минимумом побочных эффектов, то есть, выбирая наиболее безопасное средство.
- Если минимальная доза переносится хорошо, но уровень давления все же высок, то количество лекарства постепенно увеличивается до необходимого для поддержания нормального АД.
- Для достижения наилучшего эффекта рекомендуется применять сочетания препаратов, назначая каждый из них в минимально возможных дозировках. В настоящее время разработаны стандартные схемы комбинированного лечения АГ.
- Если второй назначенный препарат не дает желаемого результата либо его прием сопровождается побочными эффектами, то стоит попробовать средство из другой группы, не меняя при этом дозировки и режима приема первого препарата.
- Предпочтительны препараты с длительным действием, позволяющие поддерживать нормальное АД в течение суток, не давая возможности колебаниям, при которых риск осложнений увеличивается.
Гипотензивные средства: группы, свойства, особенности
Гипотензивными свойствами обладают многие лекарственные препараты, но не все они могут быть применены для лечения пациентов с АГ ввиду необходимости длительного их приема и возможности побочных эффектов. На сегодняшний день используется пять основных групп гипотензивных препаратов:
- Ингибиторы ангиотензин-превращающего фермента (ИАПФ).
- Блокаторы рецепторов ангиотензина II.
- Диуретики.
- Бета-адреноблокаторы.
Лекарства из этих групп эффективны при артериальной гипертонии, могут быть назначены в качестве начального лечения либо поддерживающей терапии, самостоятельно или в различных комбинациях. Выбирая конкретные гипотензивные средства, специалист основывается на показателях давления у пациента, особенностях течения заболевания, наличии поражений органов-мишеней, сопутствующей патологии, особенно, со стороны сердечно-сосудистой системы. Всегда оценивается общий вероятный побочный эффект, возможность сочетания лекарств из разных групп, а также уже имеющийся опыт лечения гипертонии у конкретного больного.
К сожалению, многие эффективные лекарства не отличаются дешевизной, что делает их недоступными для широких масс населения. Стоимость препарата может стать одним из условий, по которым пациент вынужден будет отказаться от него в пользу другого, более дешевого аналога.
Ингибиторы ангиотензин-превращающего фермента (ИАПФ)
Препараты из группы ИАПФ довольно популярны и широко назначаются самым разным категориям пациентов с повышенным давлением. Список ИАПФ включает такие средства как: каптоприл, эналаприл, лизиноприл, престариум и др.
Как известно, уровень АД регулируется почками, в частности, ренин-ангиотензин-альдостероновой системой, от правильной работы которой зависит тонус сосудистых стенок и конечный уровень давления. При избытке ангиотензина II происходит спазм сосудов артериального типа большого круга кровообращения, что ведет к нарастанию общего периферического сосудистого сопротивления. Для обеспечения адекватного кровотока во внутренних органах сердце начинает работать с избыточной нагрузкой, нагнетая в сосуды кровь под повышенным давлением.
Для того чтобы замедлить образование ангиотензина II из предшественника (ангиотензин I), было предложено использовать препараты, блокирующие фермент, участвующий в этой стадии биохимических превращений. Кроме того, ИАПФ снижают высвобождение кальция, участвующего в сокращении сосудистых стенок, благодаря чему уменьшается их спазм.
Назначение ИАПФ уменьшает вероятность сердечно-сосудистых осложнений (инсульт, инфаркт миокарда, тяжелая недостаточность сердца и др.), степень повреждения органов-мишеней, особенно, сердца и почек. Если пациент уже страдает хронической сердечной недостаточностью, то прогноз заболевания при приеме средств из группы ИАПФ улучшается.
Исходя из особенностей действия, наиболее рационально назначать ИАПФ пациентам с патологией почек и хронической сердечной недостаточностью, с аритмиями, после перенесенного инфаркта сердца, они безопасны для применения пожилыми лицами и при сахарном диабете, а в отдельных случаях могут быть использованы даже беременными женщинами.
Недостатком ингибиторов АПФ считаются наиболее частые побочные реакции в виде сухого кашля, связанного с изменением метаболизма брадикинина. Кроме того, в части случаев образование ангиотензина II происходит без специального фермента, вне почек, поэтому эффективность ИАПФ при этом резко снижается, а лечение предполагает выбор другого лекарственного средства.
Абсолютными противопоказаниями к назначению ИАПФ считают:
- Беременность;
- Значительное повышение уровня калия в крови;
- Резкий стеноз обеих почечных артерий;
- Отек Квинке при применении ИАПФ в прошлом.
Блокаторы рецепторов ангиотензина II (БРА)
Препараты из группы БРА – наиболее современные и эффективные. Подобно ИАПФ, они снижают действие ангиотензина II, но, в отличие от последних, точка их приложения не ограничивается одним-единственным ферментом. БРА действуют более широко, оказывая мощный антигипертензивный эффект за счет нарушения связывания ангиотензина с рецепторами на клетках различных органов. Благодаря такому целенаправленному действию достигается расслабление сосудистых стенок, а также усиливается выведение почками излишков жидкости и соли.
Наиболее популярные БРА – лозартан, валсартан, ирбесартан и др.
Как и ИАПФ, средства из группы антагонистов рецепторов ангиотензина II показывают высокую эффективность при патологии почек и сердца. Кроме того, они практически лишены побочных реакций и хорошо переносятся при длительном назначении, что позволяет их широко использовать. Противопоказания к БРА аналогичны таковым для ИАПФ – беременность, гиперкалиемия, стеноз почечных артерий, аллергические реакции.
Мочегонные средства
Диуретики – не только самая обширная, но и наиболее давно применяемая группа препаратов. Они помогают вывести из организма излишки жидкости и соль, за счет чего уменьшается объем циркулирующей крови, нагрузка на сердце и сосуды, которые, в конечном итоге, расслабляются. Классификация подразумевает выделение групп калийсберегающих, тиазидных и петлевых мочегонных средств.
Тиазидные диуретики, среди которых – гипотиазид, индапамид, хлорталидон, по эффективности не уступают ингибиторам АПФ, бета-блокаторам и иным группам антигипертензивных средств. Высокие концентрации их способны привести к изменению электролитного обмена, метаболизма липидов и углеводов, но низкие дозировки этих препаратов признаны безопасными даже при длительном приеме.
Тиазидные диуретики применяют в составе комбинированной терапии наряду с ИАПФ и антагонистами рецепторов ангиотензина II. Возможно их назначение пожилым пациентам, лицам, страдающим сахарным диабетом, различными метаболическими расстройствами. Абсолютным противопоказанием к приему этих препаратов считается подагра.
 Калийсберегающие мочегонные обладают более мягким эффектом по сравнению с другими диуретиками. Механизм действия основан на блокировании эффектов от альдостерона (антидиуретического гормона, задерживающего жидкость). Снижение давления достигается за счет выведения жидкости и соли, но ионы калия, магния, кальция при этом не теряются.
Калийсберегающие мочегонные обладают более мягким эффектом по сравнению с другими диуретиками. Механизм действия основан на блокировании эффектов от альдостерона (антидиуретического гормона, задерживающего жидкость). Снижение давления достигается за счет выведения жидкости и соли, но ионы калия, магния, кальция при этом не теряются.
К калийсберегающим мочегонным относят спиронолактон, амилорид, эплеренон и др. Они могут назначаться пациентам с хронической сердечной недостаточностью, выраженными отеками сердечного происхождения. Эти средства эффективны при рефрактерной гипертонии, трудно поддающейся лечению другими группами лекарств.
Ввиду действия на почечные рецепторы к альдостерону и риска развития гиперкалиемии, эти вещества противопоказаны при острой и хронической почечной недостаточности.
Петлевые диуретики (лазикс, эдекрин) действуют наиболее агрессивно, но, вместе с тем, и давление способны снизить быстрее других. Для длительного применения они не рекомендованы, так как высок риск метаболических нарушений по причине выведения вместе с жидкостью и электролитов, но для терапии гипертонических кризов эти препараты успешно используются.
Сокращение мышечных волокон происходит с участием кальция. Сосудистые стенки – не исключение. Препараты группы антагонистов кальция осуществляют свое действие за счет снижения проникновения ионов кальция в гладкомышечные клетки кровеносных сосудов. Снижается и чувствительность сосудов к вазопрессорным веществам, вызывающим сосудистый спазм (адреналин, например).

Перечень антагонистов кальция включает препараты трех основных групп:
- Дигидропиридины (амлодипин, фелодипин).
- Бензотиазепиновые антагонисты кальция (дилтиазем).
- Фенилалкиламины (верапамил).
Препараты этих групп отличаются по характеру воздействия на стенки сосудов, миокард, проводящую систему сердца. Так, амлодипин, фелодипин действуют преимущественно на сосуды, снижая их тонус, при этом работа сердца не изменяется. Верапамил, дилтиазем, помимо гипотензивного эффекта, влияют на работу сердца, вызывая снижение пульса и его нормализацию, поэтому с успехом используются при аритмиях. За счет снижения потребности мышцы сердца в кислороде, верапамил уменьшает болевой синдром при стенокардии.
В случае назначения недигидропиридиновых диуретиков необходимо учитывать возможную брадикардию и другие виды брадиаритмий. Эти лекарства противопоказаны при выраженной сердечной недостаточности, атриовентрикулярных блокадах и одновременно с внутривенным введением бета-адреноблокаторов.
Антагонисты кальция не влияют на обменные процессы, уменьшают степень гипертрофии левого желудочка сердца при АГ, снижают вероятность инсульта.
Бета-адреноблокаторы
Бета-адреноблокаторы (атенолол, бисопролол, небиволол) оказывают гипотензивный эффект за счет снижения сердечного выброса и образования ренина в почках, вызывающего сосудистый спазм. Ввиду способности регулировать сердечный ритм и оказывать антиангинальный эффект, бета-блокаторы предпочтительны для снижения давления у пациентов, страдающих ишемической болезнью сердца (стенокардии, кардиосклероз), а также при хронической сердечной недостаточности.
Бета-адреноблокаторы изменяют углеводный, жировой обмен, могут провоцировать повышение веса, поэтому они не рекомендованы при сахарном диабете и других метаболических нарушениях.
Вещества с адреноблокирующими свойствами вызывают спазм бронхов и замедление частоты сердечных сокращений, в связи с чем они противопоказаны астматикам, при тяжелых аритмиях, в частности, атриовентрикулярной блокаде II-III степени.
Другие препараты с гипотензивным действием
Помимо описанных групп фармакологических средств для лечения артериальной гипертензии, успешно применяются и дополнительные препараты – агонисты имидазолиновых рецепторов (моксонидин), прямые ингибиторы ренина (алискирен), альфа-адреноблокаторы (празозин, кардура).

Агонисты имидазолиновых рецепторов воздействуют на нервные центры в продолговатом мозге, уменьшая активность симпатической стимуляции сосудов. В отличие от препаратов других групп, в лучшем случае не влияющих на углеводный и жировой обмен, моксонидин способен улучшать метаболические процессы, повышать чувствительность тканей к инсулину, снижать триглицериды и жирные кислоты в крови. Прием моксонидина пациентами с излишним весом способствует похуданию.
Прямые ингибиторы ренина представлены препаратом алискиреном. Алискирен способствует снижению концентрации ренина, ангиотензина, ангиотензин-превращающего фермента в сыворотке крови, оказывая гипотензивное, а также кардиопротекторное и нефропротекторное действие. Алискирен можно комбинировать с антагонистами кальция, диуретиками, бета-адреноблокаторами, а вот одновременное применение с ингибиторами АПФ и антагонистами рецепторов ангиотензина чревато нарушением работы почек ввиду схожести фармакологического действия.
Альфа-адреноблокаторы не считают препаратами выбора, их назначают в составе комбинированного лечения в качестве третьего или четвертого дополнительного гипотензивного средства. Лекарства этой группы улучшают жировой и углеводный обмен, повышают кровоток в почках, но противопоказаны при диабетической нейропатии.
Фармакологическая промышленность не стоит на месте, ученые постоянно занимаются разработкой новых и безопасных лекарственных средств для снижения давления. Препаратами последнего поколения можно считать алискирен (расилез), олмесартан из группы антагонистов рецепторов ангиотензина II. Среди диуретиков хорошо зарекомендовал себя торасемид, который пригоден для длительного применения, безопасен для пожилых пациентов и больных сахарным диабетом.
Широко применяются и комбинированные препараты, включающие представителей разных групп «в одной таблетке», например, экватор, сочетающий амлодипин и лизиноприл.
Народные гипотензивные средства?
Описанные лекарства оказывают стойкий гипотензивный эффект, но требуют длительного приема и постоянного контроля уровня давления. Опасаясь побочных эффектов, многие пациенты-гипертоники, особенно, пожилые люди, страдающие и другими заболеваниями, предпочитают приему таблеток растительные средства и народную медицину.
Гипотензивные травы имеют право на существование, многие действительно оказывают хороший эффект, а действие их связано большей частью с успокоительными и сосудорасширяющими свойствами. Так, наибольшей популярностью пользуются боярышник, пустырник, мята перечная, валериана и другие.

Существуют уже готовые сборы, которые в виде пакетированного чая можно купить в аптеке. Чай Эвалар Био, содержащий мелиссу, мяту, боярышник и другие растительные компоненты, Травиата – наиболее известные представители растительных гипотензивных средств. Неплохо зарекомендовал себя и гипотензивный монастырский чай. На начальной стадии заболевания он оказывает на пациентов общеукрепляющее и успокаивающее действие.
Конечно, растительные сборы могут быть эффективными, особенно, у эмоционально лабильных субъектов, но следует подчеркнуть, что самостоятельное лечение гипертонии недопустимо. Если пациент пожилой, страдает сердечной патологией, диабетом, атеросклерозом, то эффективность лишь народной медицины сомнительна. В таких случаях требуется медикаментозная терапия.
Для того чтобы медикаментозное лечение было более эффективным, а дозировки лекарственных средств минимальны, больным артериальной гипертензией врач посоветует первым делом изменить образ жизни. Рекомендации включают отказ от курения, нормализацию веса, диету с ограничением потребления поваренной соли, жидкости, алкоголя. Важное значение имеют адекватная физическая нагрузка и борьба с гиподинамией. Немедикаментозные меры по снижению давления позволяют снизить потребность в лекарственных препаратах и увеличить их эффективность.